- ਆਯੁਰਵੈਦ ਫਾਰਮੇਸੀ
ਓਪਰੇਸ਼ਨ ਦੇ ਘੰਟੇ:
ਸਵੇਰੇ 8 ਵਜੇ - ਰਾਤ 8 ਵਜੇ (ਸੋਮ-ਸ਼ਨੀਵਾਰ)
ਸਵੇਰੇ 8 ਵਜੇ - ਸ਼ਾਮ 5 ਵਜੇ (ਐਤਵਾਰ)
ਓਪਰੇਸ਼ਨ ਦੇ ਘੰਟੇ:
ਸਵੇਰੇ 8 ਵਜੇ - ਰਾਤ 8 ਵਜੇ (ਸੋਮ-ਸ਼ਨੀਵਾਰ)
ਸਵੇਰੇ 8 ਵਜੇ - ਸ਼ਾਮ 5 ਵਜੇ (ਐਤਵਾਰ)
ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਆਮ ਨਿਊਰੋਡੀਜਨਰੇਟਿਵ ਬਿਮਾਰੀਆਂ ਦੇ ਇੱਕ ਸਮੂਹ ਦਾ ਹਿੱਸਾ ਹੈ ਜੋ ਤਾਲਮੇਲ ਅਤੇ ਸਟੀਕ ਮਾਸਪੇਸ਼ੀ ਨਿਯੰਤਰਣ ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਖਾਸ ਦਿਮਾਗੀ ਨਿਊਰੋਨਾਂ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾਉਣ ਕਾਰਨ ਹੁੰਦਾ ਹੈ, ਅਤੇ ਪਾਰਕਿੰਸਨ ਆਯੁਰਵੇਦ ਵਰਗੇ ਤਰੀਕਿਆਂ ਦੁਆਰਾ ਇਸ ਨੂੰ ਹੱਲ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ।
ਨਿਊਰੋਡੀਜਨਰੇਟਿਵ ਵਿਕਾਰ ਦਿਮਾਗ ਦੇ ਸੈੱਲਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਨ ਨਾਲ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ ਨੂੰ ਹੌਲੀ-ਹੌਲੀ ਨੁਕਸਾਨ ਹੁੰਦਾ ਹੈ। ਇਹ ਵਿਕਾਰ ਸਮੇਂ ਦੇ ਨਾਲ ਵਿਕਸਤ ਹੁੰਦੇ ਹਨ, ਜਿਨ੍ਹਾਂ ਦੇ ਲੱਛਣ ਆਮ ਤੌਰ 'ਤੇ ਜੀਵਨ ਵਿੱਚ ਬਾਅਦ ਵਿੱਚ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ।
ਪਾਰਕਿੰਸਨਿਜ਼ਮ ਬਿਮਾਰੀਆਂ ਦਾ ਇੱਕ ਸਮੂਹ ਹੈ ਜਿਸ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਦੀਆਂ ਕਿਸਮਾਂ - ਪਾਰਕਿੰਸਨਿਜ਼ਮ ਦੇ ਆਮ ਅਤੇ ਅਟੈਪੀਕਲ, ਅਤੇ ਸੈਕੰਡਰੀ ਰੂਪ।
ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਪਾਰਕਿੰਸਨਿਜ਼ਮ ਦੇ ਲਗਭਗ 80% ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਹੈ ਅਤੇ ਆਮ ਤੌਰ 'ਤੇ ਕੰਬਣੀ, ਕਠੋਰਤਾ, ਅਤੇ ਹੌਲੀ ਗਤੀ (ਮੋਟਰ ਲੱਛਣ) ਵਰਗੇ ਲੱਛਣਾਂ ਨਾਲ ਪੇਸ਼ ਹੁੰਦਾ ਹੈ। ਕਬਜ਼, ਗੰਧ ਦੀ ਭਾਵਨਾ ਵਿੱਚ ਕਮੀ, ਨੀਂਦ ਵਿੱਚ ਵਿਘਨ, ਚਿਹਰੇ ਦੇ ਹਾਵ-ਭਾਵ ਵਿੱਚ ਕਮੀ, ਅਤੇ ਧੀਮੀ ਆਵਾਜ਼ (ਗੈਰ-ਮੋਟਰ ਲੱਛਣ) ਵਰਗੇ ਲੱਛਣ ਕਲੀਨਿਕਲ ਨਿਦਾਨ ਤੋਂ ਕਈ ਸਾਲ ਪਹਿਲਾਂ ਪ੍ਰਗਟ ਹੋ ਸਕਦੇ ਹਨ।
ਇਹ ਵਿਕਾਰ ਸਰੀਰ ਦੇ ਅੰਦਰ ਡੋਪਾਮਾਈਨ ਪੈਦਾ ਕਰਨ ਵਾਲੇ ਤੰਤੂ ਸੈੱਲਾਂ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾਉਣ ਕਾਰਨ ਹੁੰਦਾ ਹੈ। ਡੋਪਾਮਾਈਨ ਇੱਕ ਨਿਊਰੋਟ੍ਰਾਂਸਮੀਟਰ ਹੈ ਜੋ ਨਿਰਵਿਘਨ ਅਤੇ ਤਾਲਮੇਲ ਵਾਲੀਆਂ ਮਾਸਪੇਸ਼ੀਆਂ ਦੀਆਂ ਗਤੀਵਿਧੀਆਂ ਲਈ ਜ਼ਰੂਰੀ ਹੈ। ਇਹਨਾਂ ਨਿਊਰੋਨਲ ਮਾਰਗਾਂ ਵਿੱਚ ਪਤਨ ਲੇਵੀ ਬਾਡੀਜ਼ ਵਜੋਂ ਜਾਣੇ ਜਾਂਦੇ ਪ੍ਰੋਟੀਨ ਦੇ ਝੁੰਡਾਂ ਦੇ ਜ਼ਹਿਰੀਲੇ ਇਕੱਠੇ ਹੋਣ ਕਾਰਨ ਹੁੰਦਾ ਹੈ। ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ ਲਈ ਸਭ ਤੋਂ ਆਮ ਇਲਾਜ ਵਿਧੀ ਡੋਪਾਮਾਈਨ ਦੇ ਪੱਧਰ ਨੂੰ ਵਧਾਉਣ 'ਤੇ ਕੇਂਦ੍ਰਤ ਕਰਦੀ ਹੈ ਜਿਸਦਾ ਪੂਰਵਗਾਮੀ ਲੇਵੋਡੋਪਾ ਜਾਂ ਡੋਪਾਮਾਈਨ ਟੁੱਟਣ ਦੇ ਇਨਿਹਿਬਟਰ ਪ੍ਰਦਾਨ ਕਰਦੇ ਹਨ। ਜਿਵੇਂ-ਜਿਵੇਂ ਬਿਮਾਰੀ ਵਿਗੜਦੀ ਜਾਂਦੀ ਹੈ, ਲੇਵੋਡੋਪਾ ਦੀਆਂ ਉੱਚ ਖੁਰਾਕਾਂ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ, ਜੋ ਲੇਵੋਡੋਪਾ ਦੇ ਪ੍ਰਤੀਕਰਮ ਵਜੋਂ ਮੋਟਰ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਅਤੇ ਅਚਾਨਕ ਤਬਦੀਲੀਆਂ ਦਾ ਕਾਰਨ ਬਣਦੀ ਹੈ।
ਅਪੋਲੋ ਆਯੁਰਵੈਦ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ ਦੇ ਪ੍ਰਬੰਧਨ ਲਈ ਸ਼ੁੱਧਤਾ ਆਯੁਰਵੈਦ ਪਹੁੰਚ ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ। ਇਹ ਮੂਲ ਕਾਰਨ ਅਤੇ ਵਿਅਕਤੀ ਦੇ ਖਾਸ ਅਸੰਤੁਲਨ 'ਤੇ ਜ਼ੋਰ ਦਿੰਦਾ ਹੈ। ਇਹ ਵਿਅਕਤੀਗਤ ਇਲਾਜ ਤਿੰਨ ਮਹੱਤਵਪੂਰਨ ਕਲੀਨਿਕਲ ਫਾਇਦੇ ਪੇਸ਼ ਕਰਦਾ ਹੈ:
ਬਿਮਾਰੀ ਦੇ ਵਿਕਾਸ ਨੂੰ ਹੌਲੀ ਕਰਨਾ: ਆਯੁਰਵੇਦ ਸ਼ੁਰੂਆਤੀ (ਪ੍ਰੋਡਰੋਮਲ) ਪੜਾਅ ਤੋਂ ਬਾਅਦ ਨਿਊਰੋਡੀਜਨਰੇਟਿਵ ਪ੍ਰਕਿਰਿਆ ਨੂੰ ਬਦਲਣ ਵਿੱਚ ਮਦਦ ਕਰ ਸਕਦਾ ਹੈ।
ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਨੂੰ ਘਟਾਉਣਾ: ਆਯੁਰਵੈਦਿਕ ਦਖਲਅੰਦਾਜ਼ੀ ਰਵਾਇਤੀ ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਇਲਾਜਾਂ ਨਾਲ ਜੁੜੇ ਇਹਨਾਂ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਦੀ ਘਟਨਾ ਦਰ ਅਤੇ ਗੰਭੀਰਤਾ ਨੂੰ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਢੰਗ ਨਾਲ ਘਟਾ ਸਕਦੀ ਹੈ।
ਗੈਰ-ਮੋਟਰ ਲੱਛਣਾਂ ਵਿੱਚ ਸੁਧਾਰ: ਆਯੁਰਵੇਦ ਨੀਂਦ ਵਿਕਾਰ, ਕਬਜ਼ ਨਾਲ ਸਬੰਧਤ ਕਈ ਲੱਛਣਾਂ ਦਾ ਪ੍ਰਬੰਧਨ ਕਰਦਾ ਹੈ, ਚਿੰਤਾ, ਅਤੇ ਇੱਥੋਂ ਤੱਕ ਕਿ ਬੋਧਾਤਮਕ ਗਿਰਾਵਟ, ਇਸ ਤਰ੍ਹਾਂ ਜੀਵਨ ਦੀ ਆਮ ਗੁਣਵੱਤਾ ਨੂੰ ਉੱਚਾ ਚੁੱਕਦਾ ਹੈ।
ਸ਼ੁਰੂਆਤੀ ਪੜਾਅ ਦੀ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ: ਇਹ ਬਿਮਾਰੀ ਦੇ ਵਿਕਾਸ ਨੂੰ ਹੌਲੀ ਕਰਨ ਅਤੇ ਲੱਛਣਾਂ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ।
ਛੋਟੀ ਉਮਰ ਵਿੱਚ ਹੋਣ ਵਾਲੀ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ: ਪਾਰਕਿੰਸਨਿਜ਼ਮ ਆਮ ਤੌਰ 'ਤੇ ਵੱਡੀ ਉਮਰ ਦੇ ਬਾਲਗਾਂ ਵਿੱਚ ਦੇਖਿਆ ਜਾਂਦਾ ਹੈ; ਹਾਲਾਂਕਿ, ਲਗਭਗ 10% ਕੇਸ 50 ਸਾਲ ਦੀ ਉਮਰ ਵਿੱਚ ਜਾਂ ਇਸ ਤੋਂ ਪਹਿਲਾਂ ਹੁੰਦੇ ਹਨ, ਜਿਸਨੂੰ ਯੰਗ-ਆਨਸੈੱਟ ਪਾਰਕਿੰਸਨ'ਸ ਡਿਜ਼ੀਜ਼ (YOPD) ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
ਪੁਰਾਣੀ ਅਤੇ ਸਥਿਰ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ: ਮਹੱਤਵਪੂਰਨ ਮਾਪਦੰਡਾਂ ਵਿੱਚ ਕਿਸੇ ਵੀ ਜਾਨਲੇਵਾ ਭਟਕਾਅ ਤੋਂ ਬਿਨਾਂ।
🚫 ਗੰਭੀਰ ਬੋਧਾਤਮਕ ਗਿਰਾਵਟ ਜਾਂ ਮਨੋਵਿਗਿਆਨਕ ਵਿਕਾਰਾਂ ਵਾਲੇ ਮਰੀਜ਼ (ਜਿਵੇਂ ਕਿ, ਡਿਮੇਂਸ਼ੀਆ, ਮਨੋਰੋਗ, ਡਿਪਰੈਸ਼ਨ).
🚫 ਬਹੁਤ ਹੀ ਨਾਜ਼ੁਕ ਮਰੀਜ਼ ਜੋ ਤੀਬਰ ਆਯੁਰਵੈਦਿਕ ਇਲਾਜਾਂ ਨੂੰ ਬਰਦਾਸ਼ਤ ਨਹੀਂ ਕਰ ਸਕਦੇ।
ਰਵਾਇਤੀ ਦਵਾਈ ਦਿਮਾਗ ਦੇ ਸਟ੍ਰਾਈਟਮ ਵਿੱਚ ਡੋਪਾਮਾਈਨ ਦੇ ਪੱਧਰ ਦੇ ਨੁਕਸਾਨ ਨੂੰ ਪੂਰਾ ਕਰਨ ਲਈ ਲੇਵੋਡੋਪਾ ਵਰਗੀਆਂ ਡੋਪਾਮਿਨਰਜਿਕ ਦਵਾਈਆਂ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਮੋਟਰ ਲੱਛਣਾਂ ਦੇ ਪ੍ਰਬੰਧਨ 'ਤੇ ਕੇਂਦ੍ਰਤ ਕਰਦੀ ਹੈ। ਹਾਲਾਂਕਿ, ਜੇਕਰ ਲੰਬੇ ਸਮੇਂ ਲਈ ਲਿਆ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਲੇਵੋਡੋਪਾ ਡਿਸਕੀਨੇਸੀਆ (ਅਣਇੱਛਤ ਹਰਕਤਾਂ) ਅਤੇ ਡਾਇਸਟੋਨੀਆ (ਮਾਸਪੇਸ਼ੀ ਦੀ ਕਠੋਰਤਾ) ਦੇ ਰੂਪ ਵਿੱਚ ਮਾੜੇ ਪ੍ਰਭਾਵ ਪੈਦਾ ਕਰ ਸਕਦਾ ਹੈ ਅਤੇ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ (ਪੀਡੀ) ਦੇ ਕੋਰਸ ਨੂੰ ਨਹੀਂ ਬਦਲਦਾ। ਪਾਰਕਿੰਸਨ'ਸ ਆਯੁਰਵੈਦਿਕ ਇਲਾਜ ਨੂੰ ਲੱਛਣਾਂ ਦੇ ਪ੍ਰਬੰਧਨ ਅਤੇ ਜੀਵਨ ਦੀ ਗੁਣਵੱਤਾ ਵਿੱਚ ਸੁਧਾਰ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਨ ਲਈ ਇੱਕ ਪੂਰਕ ਪਹੁੰਚ ਵਜੋਂ ਖੋਜਿਆ ਜਾ ਰਿਹਾ ਹੈ। ਮਰੀਜ਼ਾਂ ਨੂੰ ਇੱਕ ਥਕਾਵਟ ਵਾਲਾ ਪ੍ਰਭਾਵ ਅਨੁਭਵ ਹੋ ਸਕਦਾ ਹੈ, ਜਿਸਦੇ ਨਤੀਜੇ ਵਜੋਂ ਦਵਾਈ ਦੀ ਅਗਲੀ ਨਿਰਧਾਰਤ ਖੁਰਾਕ ਤੋਂ ਪਹਿਲਾਂ ਲੱਛਣ ਦੁਬਾਰਾ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ, ਇਸ ਤਰ੍ਹਾਂ ਸਮੇਂ ਦੇ ਨਾਲ ਪ੍ਰਬੰਧਨ ਕਰਨਾ ਵਧੇਰੇ ਚੁਣੌਤੀਪੂਰਨ ਹੋ ਜਾਂਦਾ ਹੈ।
ਅਪੋਲੋ ਆਯੁਰਵੈਦਿਕ ਇਲਾਜ ਦਰਸ਼ਨ ਬਹੁ-ਮਾਡਲ ਇਲਾਜ ਸੰਭਾਵਨਾ 'ਤੇ ਕੇਂਦ੍ਰਿਤ ਹੈ, ਜਿਸ ਵਿੱਚ ਲੱਛਣਾਂ ਤੋਂ ਰਾਹਤ, ਬਿਮਾਰੀ ਦੇ ਵਿਕਾਸ 'ਤੇ ਨਿਯੰਤਰਣ, ਅਤੇ ਜੀਵਨ ਦੀ ਬਿਹਤਰ ਗੁਣਵੱਤਾ ਸ਼ਾਮਲ ਹੈ। ਨਤੀਜੇ ਮਰੀਜ਼ ਤੋਂ ਮਰੀਜ਼ ਤੱਕ ਵੱਖ-ਵੱਖ ਹੋ ਸਕਦੇ ਹਨ; ਹਾਲਾਂਕਿ, ਜ਼ਿਆਦਾਤਰ ਮਰੀਜ਼ ਹੇਠ ਲਿਖੇ ਨਤੀਜਿਆਂ ਦੀ ਉਮੀਦ ਕਰ ਸਕਦੇ ਹਨ:
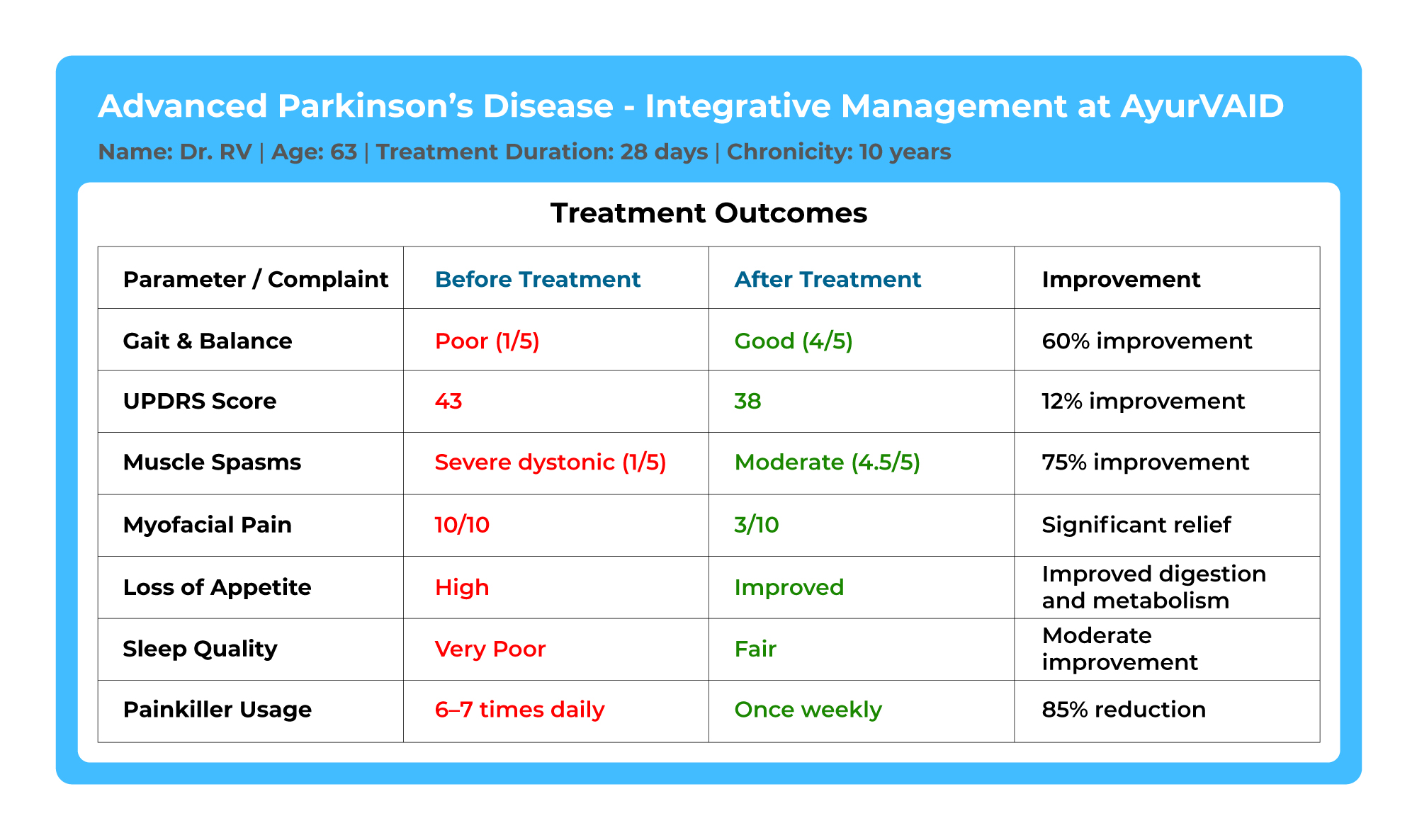
ਹੱਥਾਂ, ਬਾਹਾਂ, ਲੱਤਾਂ ਅਤੇ ਜਬਾੜੇ ਦੀਆਂ ਅਣਇੱਛਤ ਅਤੇ ਤਾਲਬੱਧ ਹਰਕਤਾਂ। ਇਹ ਅਕਸਰ ਆਰਾਮ ਕਰਨ ਵੇਲੇ ਵਧੇਰੇ ਸਪੱਸ਼ਟ ਹੁੰਦਾ ਹੈ (Resting Tremor) ਅਤੇ ਜਦੋਂ ਪ੍ਰਭਾਵਿਤ ਹਿੱਸੇ ਨੂੰ ਕਿਸੇ ਗਤੀਵਿਧੀ ਲਈ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ ਤਾਂ ਘੱਟ ਜਾਂਦਾ ਹੈ। ਅੰਗੂਠੇ ਅਤੇ ਇੰਡੈਕਸ ਉਂਗਲ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਨ ਵਾਲੇ ਕੰਬਣ ਨੂੰ 'ਪਿਲ-ਰੋਲਿੰਗ' ਕੰਬਣ ਵਜੋਂ ਜਾਣਿਆ ਜਾਂਦਾ ਹੈ।
ਕਠੋਰਤਾ ਮਾਸਪੇਸ਼ੀਆਂ ਦੇ ਟੋਨ ਜਾਂ ਕਠੋਰਤਾ ਨੂੰ ਦਰਸਾਉਂਦੀ ਹੈ, ਜੋ ਮੁੱਖ ਤੌਰ 'ਤੇ ਬਾਹਾਂ, ਮੋਢਿਆਂ ਜਾਂ ਗਰਦਨ ਵਿੱਚ ਦਿਖਾਈ ਦਿੰਦੀ ਹੈ ਅਤੇ ਹਿੱਲਜੁਲ ਅਤੇ ਬੇਅਰਾਮੀ ਨਾਲ ਸਮੱਸਿਆਵਾਂ ਪੈਦਾ ਕਰਦੀ ਹੈ।
ਇਸ ਨਾਲ ਰੋਜ਼ਾਨਾ ਦੇ ਕੰਮ ਕਰਨ ਵਿੱਚ ਮੁਸ਼ਕਲ ਆਉਂਦੀ ਹੈ।
ਇਸ ਨਾਲ ਅਕਸਰ ਮਾਨਸਿਕ ਹੁਨਰ ਜਾਂ ਪ੍ਰਤੀਕਿਰਿਆ ਸਮਾਂ ਘਟ ਜਾਂਦਾ ਹੈ, ਆਵਾਜ਼ ਵਿੱਚ ਬਦਲਾਅ ਆਉਂਦਾ ਹੈ, ਚਿਹਰੇ ਦੇ ਹਾਵ-ਭਾਵ ਘੱਟ ਜਾਂਦੇ ਹਨ, ਆਦਿ।
ਕੂਹਣੀਆਂ, ਗੋਡਿਆਂ ਅਤੇ ਕੁੱਲ੍ਹੇ ਨੂੰ ਝੁਕਾਉਂਦੇ ਹੋਏ ਇੱਕ ਝੁਕਿਆ ਅਤੇ ਲਚਕੀਲਾ ਆਸਣ।
ਝਪਕਣ ਦੀ ਘੱਟ ਬਾਰੰਬਾਰਤਾ, ਨਿਗਲਣ ਵਿੱਚ ਮੁਸ਼ਕਲ, ਅਤੇ ਲਾਰ ਦਾ ਵਧਣਾ।
ਆਯੁਰਵੇਦ ਦੇ ਦ੍ਰਿਸ਼ਟੀਕੋਣ ਅਨੁਸਾਰ, ਪਾਰਕਿੰਸਨ'ਸ ਦੀ ਬਿਮਾਰੀ ਇਹ ਵਾਤ ਦੀ ਵਧਦੀ ਹੋਈ ਸਥਿਤੀ ਦੀ ਇੱਕ ਸਪੱਸ਼ਟ ਉਦਾਹਰਣ ਹੈ, ਖਾਸ ਤੌਰ 'ਤੇ ਮਾਜ ਧਾਤੂ (ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ) ਅਤੇ ਸ੍ਰੋਤ (ਸੂਖਮ ਚੈਨਲਾਂ) ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦੀ ਹੈ। ਇਹ ਸਾਰੇ ਬਦਲਾਅ ਹਾਲ ਹੀ ਦੇ ਖੋਜਾਂ ਨਾਲ ਬਹੁਤ ਚੰਗੀ ਤਰ੍ਹਾਂ ਸੰਬੰਧਿਤ ਹਨ ਜੋ ਦਰਸਾਉਂਦੇ ਹਨ ਕਿ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ ਅੰਤੜੀਆਂ ਵਿੱਚ ਪੈਦਾ ਹੋ ਸਕਦੀ ਹੈ। ਇਹ ਅਹਿਸਾਸ ਆਯੁਰਵੇਦ ਦੇ ਦ੍ਰਿਸ਼ਟੀਕੋਣ ਨੂੰ ਮਜ਼ਬੂਤੀ ਦਿੰਦਾ ਹੈ, ਜਿੱਥੇ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ ਕਿ ਅੰਤੜੀਆਂ ਅਤੇ ਤੰਤੂ ਵਿਗਿਆਨ ਸੰਬੰਧੀ ਵਿਕਾਰ ਕੋਸ਼ਠ ਵਿੱਚ ਵਿਗੜੀ ਹੋਈ ਵਾਤ ਵਿੱਚ ਜੜ੍ਹਾਂ ਹਨ। ਨਤੀਜੇ ਵਜੋਂ, ਕਬਜ਼ ਵਰਗੇ ਸ਼ੁਰੂਆਤੀ ਅੰਤੜੀਆਂ ਨਾਲ ਸਬੰਧਤ ਲੱਛਣ ਅਲਾਰਮ ਸੰਕੇਤਾਂ ਵਜੋਂ ਕੰਮ ਕਰਦੇ ਹਨ।
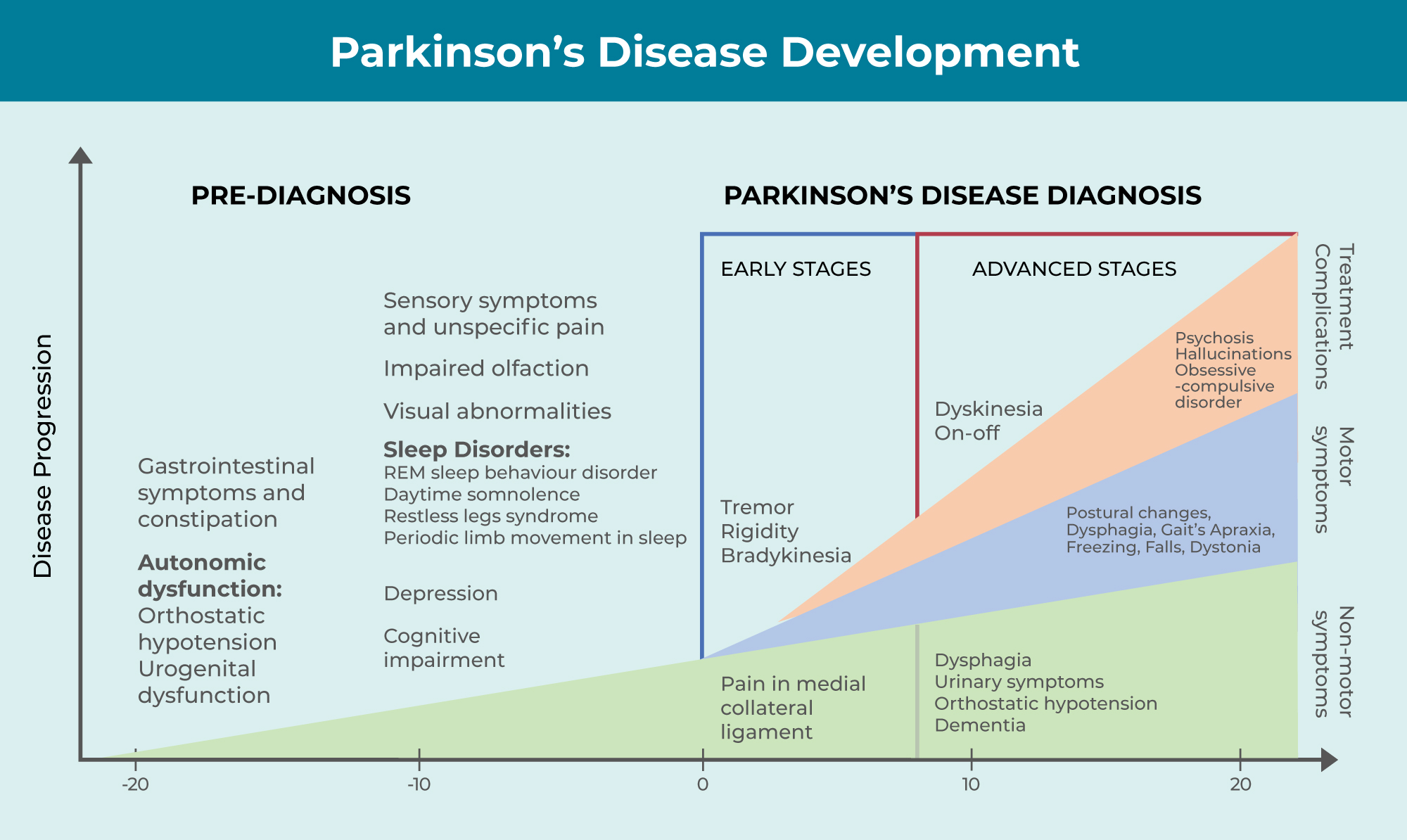
ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ ਦੇ ਪਹਿਲਾਂ ਤੋਂ ਲੱਛਣ ਹੁੰਦੇ ਹਨ ਜੋ ਨਿਦਾਨ ਤੋਂ ਮਹੀਨਿਆਂ ਤੋਂ ਦਹਾਕਿਆਂ ਪਹਿਲਾਂ ਦਿਖਾਈ ਦੇ ਸਕਦੇ ਹਨ। ਇਹਨਾਂ ਵਿੱਚ ਕਬਜ਼ (ਲਗਭਗ 80% ਮਰੀਜ਼ਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਨਾ), ਗੰਧ ਦੀ ਕਮੀ, ਚਿਹਰੇ ਦੇ ਹਾਵ-ਭਾਵ ਘੱਟ ਹੋਣਾ, ਘੱਟ ਆਵਾਜ਼, ਨੀਂਦ ਵਿੱਚ ਵਿਘਨ ਅਤੇ ਚੱਕਰ ਆਉਣੇ ਸ਼ਾਮਲ ਹਨ। ਖਾਸ ਤੌਰ 'ਤੇ, ਕਬਜ਼ ਅਕਸਰ ਹੋਰ ਲੱਛਣਾਂ ਦੇ ਉਭਰਨ ਤੋਂ ਕਈ ਸਾਲ ਪਹਿਲਾਂ ਵਿਕਸਤ ਹੁੰਦੀ ਹੈ।
ਮੋਟਰ ਲੱਛਣਾਂ ਦੇ ਪੜਾਅ
ਸਰੋਤ: ਕੈਸਟੀਲਾ-ਕੋਰਟਾਜ਼ਰ, ਆਈ., ਐਗੁਏਰੇ, ਜੀ.ਏ., ਫੇਮੈਟ-ਰੋਲਡਨ, ਜੀ. ਆਦਿ। ਕੀ ਇਨਸੁਲਿਨ ਵਰਗਾ ਵਿਕਾਸ ਕਾਰਕ-1 ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਦੇ ਵਿਕਾਸ ਵਿੱਚ ਸ਼ਾਮਲ ਹੈ?। ਜੇ ਟ੍ਰਾਂਸਲ ਮੈਡ 18, 70 (2020)।
ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ ਨਾਈਗ੍ਰੋਸਟ੍ਰੀਏਟਲ ਮਾਰਗ ਵਿੱਚ ਡੋਪਾਮਾਈਨ ਪੈਦਾ ਕਰਨ ਵਾਲੇ ਨਿਊਰੋਨਾਂ ਦੇ ਪਤਨ ਕਾਰਨ ਡੋਪਾਮਾਈਨ ਦੀ ਕਮੀ ਕਾਰਨ ਹੁੰਦੀ ਹੈ। ਇਹ ਨੁਕਸਾਨ ਗਲਤ ਫੋਲਡ ਕੀਤੇ α-ਸਾਈਨਿਊਕਲੀਨ ਪ੍ਰੋਟੀਨ ਨਾਲ ਜੁੜਿਆ ਹੋਇਆ ਹੈ ਜੋ ਲੇਵੀ ਬਾਡੀ ਬਣਾਉਂਦੇ ਹਨ, ਜੋ ਪ੍ਰਾਇਓਨ ਵਾਂਗ ਫੈਲਦੇ ਹਨ ਅਤੇ ਨਿਊਰੋਨਾਂ ਨੂੰ ਮਾਰਦੇ ਹਨ।
ਵਾਤ (ਵਾਤ ਪ੍ਰਕੋਪ) ਦੀ ਉੱਚੀ ਅਵਸਥਾ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ ਵਿੱਚ ਟਿਸ਼ੂਆਂ ਦੀ ਕਮੀ ਵੱਲ ਲੈ ਜਾਂਦੀ ਹੈ, ਅਮਾ ਇਕੱਠਾ ਹੋਣ ਨਾਲ ਲੇਵੀ ਬਾਡੀਜ਼ ਵਾਂਗ ਰੁਕਾਵਟਾਂ ਪੈਦਾ ਹੁੰਦੀਆਂ ਹਨ, ਅਤੇ ਮਾਜ ਧਾਤੂ ਦੁਸ਼ਟਤਾ ਨਸਾਂ ਦੇ ਸਿਗਨਲ ਸੰਚਾਲਨ ਵਿੱਚ ਵਿਘਨ ਪਾਉਂਦੀ ਹੈ।
ਕਬਜ਼ (ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਦੇ ~80% ਮਰੀਜ਼ਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦੀ ਹੈ) ਨਿਦਾਨ ਤੋਂ ਕਈ ਸਾਲ ਪਹਿਲਾਂ ਪ੍ਰਗਟ ਹੁੰਦੀ ਹੈ, ਜੋ ਕਿ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ ਦੀ ਸ਼ੁਰੂਆਤੀ ਸ਼ਮੂਲੀਅਤ ਨੂੰ ਦਰਸਾਉਂਦੀ ਹੈ। α-ਸਾਈਨੁਕਲੀਨ ਪੈਥੋਲੋਜੀ ਦਿਮਾਗ ਤੱਕ ਪਹੁੰਚਣ ਤੋਂ ਪਹਿਲਾਂ ਅੰਤੜੀਆਂ ਦੇ ਅੰਤੜੀਆਂ ਦੇ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ (ENS) ਵਿੱਚ ਪਹਿਲਾਂ ਵਿਕਸਤ ਹੁੰਦੀ ਹੈ।
ਅਪਾਨ ਵਾਤ (ਇੱਕ ਉਪ-ਕਿਸਮ ਜੋ ਵਾਤ ਨੂੰ ਖਤਮ ਕਰਨ ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਹੈ) ਕਬਜ਼ ਲਈ ਇੱਕ ਸ਼ੁਰੂਆਤੀ ਚੇਤਾਵਨੀ ਸੰਕੇਤ ਵਜੋਂ ਕੰਮ ਕਰ ਸਕਦਾ ਹੈ। ਪੁਰੀਸ਼ਵਹਾ ਸ੍ਰੋਤੋ ਦੁਸ਼ਟਤਾ (ਮਲ ਚੈਨਲਾਂ ਦੀ ਕਮਜ਼ੋਰੀ) ਤੰਤੂ ਵਿਗਿਆਨ ਦੇ ਲੱਛਣਾਂ ਤੋਂ ਪਹਿਲਾਂ ਹੁੰਦੀ ਹੈ।
ਡੋਪਾਮਾਈਨ ਨਿਊਰੋਨਸ ਤੋਂ ਪਹਿਲਾਂ ਸੇਰੋਟੋਨਿਨ ਪੈਦਾ ਕਰਨ ਵਾਲੇ ਨਿਊਰੋਨਸ ਘਟ ਜਾਂਦੇ ਹਨ, ਜੋ ਕਿ ਇੱਕ ਵਿਸ਼ਾਲ ਨਿਊਰੋਟ੍ਰਾਂਸਮੀਟਰ ਅਸੰਤੁਲਨ ਦਾ ਸੁਝਾਅ ਦਿੰਦੇ ਹਨ; 90% ਸੇਰੋਟੋਨਿਨ ਅੰਤੜੀਆਂ ਵਿੱਚ ਪੈਦਾ ਹੁੰਦਾ ਹੈ।
ਪਚਾਕਾ ਦਾ ਅਸੰਤੁਲਨ ਪਿਟਾ ਅਤੇ ਸਮਾਨ ਵਾਟ (ਪਾਚਨ ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਪਿਟਾ ਉਪ-ਕਿਸਮ ਅਤੇ ਪਾਚਨ ਅੱਗ ਦੀ ਅੱਗ ਲਈ ਵਾਟ ਉਪ-ਕਿਸਮ) ਅੰਤੜੀਆਂ ਦੇ ਅੰਦਰ ਨਿਊਰੋਟ੍ਰਾਂਸਮੀਟਰ ਸੰਸਲੇਸ਼ਣ ਨੂੰ ਮਹੱਤਵਪੂਰਨ ਤੌਰ 'ਤੇ ਪ੍ਰਭਾਵਿਤ ਕਰਦੇ ਹਨ, ਜਿਸ ਨਾਲ ਟਿਸ਼ੂ ਮੈਟਾਬੋਲਿਜ਼ਮ ਅਤੇ ਨਿਊਰੋਟ੍ਰਾਂਸਮੀਟਰ ਸੰਸਲੇਸ਼ਣ ਵਿੱਚ ਵਿਘਨ ਪੈਂਦਾ ਹੈ, ਜਿਸ ਨਾਲ ਅੰਤੜੀਆਂ-ਦਿਮਾਗ ਦੇ ਧੁਰੇ ਨੂੰ ਦਰਸਾਇਆ ਜਾਂਦਾ ਹੈ।

ਦੀਪਨਾ-ਪਚਨਾ (ਪਾਚਨ ਅਤੇ ਮੈਟਾਬੋਲਿਜ਼ਮ ਵਿੱਚ ਵਾਧਾ): ਅਗਨੀ (ਪਾਚਨ ਅਗਨੀ) ਨੂੰ ਉਤੇਜਿਤ ਕਰਨ ਅਤੇ ਅਮਾ (ਟਿਸ਼ੂ ਦੀ ਸੋਜਸ਼) ਦੇ ਪ੍ਰਭਾਵਾਂ ਨੂੰ ਘਟਾਉਣ ਲਈ ਜੜੀ-ਬੂਟੀਆਂ ਦੀ ਵਰਤੋਂ।
ਰੁਕਸ਼ਾਨਾ (ਸੁਕਾਉਣ ਦੇ ਇਲਾਜ): ਪਹਿਲੇ ਪੜਾਅ ਵਿੱਚ ਕਫਾ ਦੀ ਬਹੁਤ ਜ਼ਿਆਦਾ ਸ਼ਮੂਲੀਅਤ ਨੂੰ ਨਕਾਰਨ ਲਈ ਦਵਾਈਆਂ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਜਿੱਥੇ ਕਫਾ ਵਾਤ ਦੇ ਆਮ ਕੰਮਕਾਜ ਵਿੱਚ ਰੁਕਾਵਟ ਪਾਉਂਦਾ ਹੈ।
ਸਨੇਹਾਨਾ (ਓਲੇਸ਼ਨ ਥੈਰੇਪੀ): ਅਭਯੰਗ (ਬਾਹਰੀ) ਕਠੋਰਤਾ ਅਤੇ ਕੰਬਣੀ ਨੂੰ ਘਟਾਉਣ ਅਤੇ ਲਚਕਤਾ ਵਧਾਉਣ ਲਈ ਵਾਤ-ਸ਼ਾਂਤ ਕਰਨ ਵਾਲੇ ਤੇਲਾਂ ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ।
ਸਨੇਹਾਪਨਾ (ਦਵਾਈ ਵਾਲੇ ਘਿਓ ਦਾ ਅੰਦਰੂਨੀ ਪ੍ਰਸ਼ਾਸਨ): ਇਹ ਥੈਰੇਪੀ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ ਨੂੰ ਪੋਸ਼ਣ ਦਿੰਦੀ ਹੈ ਅਤੇ ਦਿਮਾਗ ਦੇ ਕੰਮ ਨੂੰ ਸਮਰਥਨ ਦਿੰਦੀ ਹੈ। ਇਸ ਤੋਂ ਇਲਾਵਾ, ਇਹ ਮਲ ਨੂੰ ਤਰਲ ਬਣਾਉਂਦਾ ਹੈ ਅਤੇ ਕਬਜ਼ ਤੋਂ ਰਾਹਤ ਦਿੰਦਾ ਹੈ।
ਸਵੀਡਨਾਨਾ (ਸਟੀਮ ਥੈਰੇਪੀ): ਮਾਸਪੇਸ਼ੀਆਂ ਨੂੰ ਆਰਾਮ ਦੇਣ, ਕਠੋਰਤਾ ਘਟਾਉਣ ਅਤੇ ਮੁੱਢਲੀਆਂ ਪ੍ਰਕਿਰਿਆਵਾਂ ਲਈ ਟਿਸ਼ੂਆਂ ਨੂੰ ਤਿਆਰ ਕਰਨ ਲਈ ਹਰਬਲ ਭਾਫ਼ ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ।
ਵਸਤੀ (ਏਨੀਮਾ): ਅੰਤੜੀਆਂ ਵਾਤ ਦਾ ਮੁੱਖ ਸਥਾਨ ਹੈ। ਇਸ ਲਈ, ਵਸਤੀ ਥੈਰੇਪੀ ਕੰਪਾਵਤ ਦੇ ਪ੍ਰਬੰਧਨ ਅਤੇ ਅੰਤੜੀਆਂ-ਦਿਮਾਗ ਦੇ ਧੁਰੇ ਦੇ ਨਪੁੰਸਕਤਾ ਨੂੰ ਹੱਲ ਕਰਨ ਵਿੱਚ ਮੁੱਖ ਪੰਚਕਰਮ ਬਣ ਜਾਂਦੀ ਹੈ, ਜੋ ਬਿਮਾਰੀ ਦੇ ਵਿਕਾਸ ਨੂੰ ਪ੍ਰਭਾਵਤ ਕਰਦੀ ਹੈ। ਇਹ ਅੰਤੜੀਆਂ ਨੂੰ ਸਹੀ ਢੰਗ ਨਾਲ ਖਾਲੀ ਕਰਨ ਵਿੱਚ ਵੀ ਮਦਦ ਕਰਦੀ ਹੈ ਅਤੇ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ ਦੇ ਨਾਲ ਹੋਣ ਵਾਲੀ ਕਬਜ਼ ਤੋਂ ਰਾਹਤ ਦਿੰਦੀ ਹੈ। ਇਹ ਮਰੀਜ਼ ਦੀ ਸਥਿਤੀ 'ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ ਅਤੇ 8, 14, ਜਾਂ 21 ਦਿਨਾਂ ਲਈ ਵਿਕਲਪਿਕ ਕ੍ਰਮ ਵਜੋਂ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ।
ਅਨੁਵਾਸਨ ਵਸਤੀ (ਤੇਲ-ਅਧਾਰਤ): ਨਾੜੀਆਂ ਨੂੰ ਪੋਸ਼ਣ ਦੇਣ ਲਈ ਤਿਲ ਜਾਂ ਦਵਾਈ ਵਾਲਾ ਤੇਲ ਥੋੜ੍ਹੀ ਮਾਤਰਾ ਵਿੱਚ ਜੜੀ-ਬੂਟੀਆਂ ਦੇ ਕਾੜ੍ਹੇ ਦੇ ਨਾਲ ਲਗਾਇਆ ਜਾਂਦਾ ਹੈ।
ਨਿਰੂਹਾ ਵਸਤੀ (ਡੀਕੋਸ਼ਨ-ਆਧਾਰਿਤ): ਵਾਤ ਨੂੰ ਡੀਟੌਕਸੀਫਾਈ ਕਰਨ ਅਤੇ ਸੰਤੁਲਿਤ ਕਰਨ ਲਈ, ਜੜੀ-ਬੂਟੀਆਂ ਦੇ ਕਾੜ੍ਹੇ, ਸ਼ਹਿਦ, ਨਮਕ, ਜੜੀ-ਬੂਟੀਆਂ ਦਾ ਪੇਸਟ, ਅਤੇ ਥੋੜ੍ਹਾ ਜਿਹਾ ਤੇਲ ਦਾ ਸੁਮੇਲ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ।
ਨਾਸਿਆ (ਨੱਕ ਰਾਹੀਂ ਸਾਹ ਲੈਣਾ): ਪ੍ਰੀ-ਮੋਟਰ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ (ਬ੍ਰੇਕ ਦੀ ਸਟੇਜਿੰਗ) ਵਿੱਚ, ਲੇਵੀ ਸਰੀਰ ਦਾ ਡੀਜਨਰੇਸ਼ਨ ਓਲਫੈਕਟਰੀ ਲੋਬ ਵਿੱਚ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ; ਇਸ ਲਈ, ਨੱਕ ਰਾਹੀਂ ਇਲਾਜ ਦਿਮਾਗ ਤੱਕ ਪਹੁੰਚ ਪ੍ਰਦਾਨ ਕਰਦਾ ਹੈ। ਨੱਕ ਰਾਹੀਂ ਦਿੱਤੇ ਜਾਣ ਵਾਲੇ ਦਵਾਈ ਵਾਲੇ ਤੇਲ ਦਿਮਾਗ ਨੂੰ ਬੋਧਾਤਮਕ ਵਾਧਾ ਅਤੇ ਮੋਟਰ ਲੱਛਣਾਂ ਤੋਂ ਰਾਹਤ ਲਈ ਨਿਊਰੋਪ੍ਰੋਟੈਕਟਿਵ ਜੜ੍ਹੀਆਂ ਬੂਟੀਆਂ ਦਾ ਯੋਗਦਾਨ ਪਾਉਂਦੇ ਹਨ।
ਵੀਰੇਚਨ (ਪਵਿੱਤਰ): ਇਹ ਸਰੀਰ ਵਿੱਚੋਂ ਜ਼ਹਿਰੀਲੇ ਕਾਰਕਾਂ ਨੂੰ ਹਟਾਏਗਾ, ਵਾਤ ਦੋਸ਼ ਨੂੰ ਸੰਤੁਲਿਤ ਕਰੇਗਾ, ਅਤੇ ਤੰਤੂ ਵਿਗਿਆਨ ਦੇ ਕੰਮਕਾਜ ਵਿੱਚ ਸੁਧਾਰ ਕਰੇਗਾ। ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਦੀ ਸ਼ੁਰੂਆਤੀ ਸ਼ੁਰੂਆਤ ਅਤੇ ਮੱਧ-ਉਮਰ ਦੇ ਮਰੀਜ਼ਾਂ ਲਈ ਸਭ ਤੋਂ ਢੁਕਵਾਂ, ਇਹ ਇਲਾਜ 60 ਸਾਲ ਤੋਂ ਵੱਧ ਉਮਰ ਦੇ ਅਤੇ ਸਹਿ-ਰੋਗ ਵਾਲੇ ਲੋਕਾਂ ਲਈ ਸਿਫਾਰਸ਼ ਨਹੀਂ ਕੀਤਾ ਜਾਂਦਾ ਹੈ।
ਸ਼ਿਰੋਧਰਾ (ਮੱਥੇ ਉੱਤੇ ਤੇਲ ਜਾਂ ਕਾੜ੍ਹਾ ਵਗਣਾ): ਇਹ ਮਾਨਸਿਕ ਅਤੇ ਬੋਧਾਤਮਕ ਤੰਦਰੁਸਤੀ ਵਿੱਚ ਸੁਧਾਰ ਲਿਆਉਣ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ, ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਨਾਲ ਚਿੰਤਾ, ਡਿਪਰੈਸ਼ਨ ਅਤੇ ਭਰਮ ਦੇ ਲੱਛਣਾਂ ਨੂੰ ਘਟਾਉਂਦਾ ਹੈ।
ਮੇਧਿਆ ਰਸਾਇਣ (ਦਿਮਾਗੀ ਟੌਨਿਕ): ਇਹ ਦਵਾਈਆਂ ਯਾਦਦਾਸ਼ਤ ਨੂੰ ਤੇਜ਼ ਕਰਨ, ਬੋਧਾਤਮਕ ਕਾਰਜਾਂ ਦਾ ਸਮਰਥਨ ਕਰਨ, ਤਣਾਅ ਘਟਾਉਣ, ਨਿਊਰੋਨਲ ਸਿਹਤ ਨੂੰ ਬਿਹਤਰ ਬਣਾਉਣ ਅਤੇ ਨਿਊਰੋਪ੍ਰੋਟੈਕਸ਼ਨ ਨਾਲ ਸਿਹਤਮੰਦ ਮਾਨਸਿਕ ਸਪੱਸ਼ਟਤਾ ਨੂੰ ਯਕੀਨੀ ਬਣਾਉਣ ਵਿੱਚ ਮਦਦ ਕਰਦੀਆਂ ਹਨ।
ਸਾਵਧਾਨ: ਕਪੀਕਾਚੂ (ਮੁਕੂਨਾ ਪ੍ਰੂਰੀਅਨਜ਼), ਇੱਕ ਮਸ਼ਹੂਰ ਪਰੰਪਰਾਗਤ ਆਯੁਰਵੇਦ ਜੜੀ-ਬੂਟੀ, ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਦੇ ਮੁਕਾਬਲੇ ਬਹੁਤ ਸਾਰੇ ਸੰਭਾਵੀ ਇਲਾਜ ਸੰਬੰਧੀ ਫਾਇਦੇ ਰੱਖਦੀ ਹੈ; ਹਾਲਾਂਕਿ, ਇਸਦੀ ਵਰਤੋਂ ਇਸਦੇ ਬਹੁਤ ਸ਼ਕਤੀਸ਼ਾਲੀ ਬਾਇਓਐਕਟਿਵ ਮਿਸ਼ਰਣਾਂ, ਖਾਸ ਤੌਰ 'ਤੇ ਲੇਵੋਡੋਪਾ (ਐਲ-ਡੋਪਾ) ਦੇ ਕਾਰਨ ਸੀਮਾਵਾਂ ਦੇ ਅੰਦਰ ਕੀਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ। ਜ਼ਿਆਦਾ ਸੇਵਨ ਨਾਲ ਨਿਊਰੋਲੋਜੀਕਲ, ਕਾਰਡੀਓਵੈਸਕੁਲਰ ਅਤੇ ਗੈਸਟਰੋਇੰਟੇਸਟਾਈਨਲ ਸਮੱਸਿਆਵਾਂ ਹੋ ਸਕਦੀਆਂ ਹਨ; ਇਸ ਲਈ, ਜੜੀ-ਬੂਟੀਆਂ ਦੀ ਦਵਾਈ ਆਪਣੇ ਆਪ ਨਹੀਂ ਲੈਣੀ ਚਾਹੀਦੀ। ਗਰਭ ਅਵਸਥਾ ਅਤੇ ਦੁੱਧ ਚੁੰਘਾਉਣ ਵਿੱਚ ਵਰਤੋਂ ਤੋਂ ਵੀ ਪਰਹੇਜ਼ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ ਜਦੋਂ ਤੱਕ ਕਿ ਇਹ ਤਜਵੀਜ਼ ਨਾ ਕੀਤੀ ਜਾਵੇ।
ਵਾਤ ਨੂੰ ਵਧਾਉਣ ਤੋਂ ਬਚਣ ਲਈ ਹਲਕਾ, ਗਰਮ ਭੋਜਨ ਖਾਓ, ਅਤੇ ਖਾਣੇ ਦਾ ਨਿਯਮਤ ਸਮਾਂ ਰੱਖੋ।
ਜੀਰਾ, ਮਿਰਚ ਅਤੇ ਅਦਰਕ ਪਾਚਨ ਕਿਰਿਆ ਨੂੰ ਸੁਧਾਰਨ ਅਤੇ ਨਸਾਂ ਦੇ ਨੁਕਸਾਨ ਨੂੰ ਘਟਾਉਣ ਵਿੱਚ ਚੰਗੇ ਹਨ।
ਜੀਵਨਸ਼ੈਲੀ ਵਿੱਚ ਤਬਦੀਲੀਆਂ
ਨਿਯਮਤ ਨੀਂਦ ਦਾ ਪੈਟਰਨ ਸਥਾਪਤ ਕਰਨ ਅਤੇ ਕੋਮਲ ਕਸਰਤ, ਪ੍ਰਾਣਾਯਾਮ ਅਤੇ ਯੋਗਾਸਨ ਨੂੰ ਸ਼ਾਮਲ ਕਰਨ ਨਾਲ ਗਤੀਸ਼ੀਲਤਾ ਅਤੇ ਨਸਾਂ ਦੀ ਸਥਿਰਤਾ ਵਿੱਚ ਸੁਧਾਰ ਹੋ ਸਕਦਾ ਹੈ।
ਆਯੁਰਵੇਦ ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਵਾਲੇ ਵਿਅਕਤੀ ਵਿੱਚ ਲੱਛਣਾਂ ਦੇ ਪੂਰੇ ਸਪੈਕਟ੍ਰਮ ਦਾ ਪ੍ਰਬੰਧਨ ਕਰਦਾ ਹੈ ਜਦੋਂ ਕਿ ਲੇਵੋਡੋਪਾ ਦੇ ਪ੍ਰਭਾਵਾਂ ਨੂੰ ਵੱਧ ਤੋਂ ਵੱਧ ਕਰਦਾ ਹੈ। ਇਹ ਕਈ ਤਰ੍ਹਾਂ ਦੇ ਇਲਾਜਾਂ ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ, ਜਿਸ ਵਿੱਚ ਕੰਪਾਵਤ ਆਯੁਰਵੈਦਿਕ ਇਲਾਜ, ਪੰਚਕਰਮ, ਜੜੀ-ਬੂਟੀਆਂ ਦੀਆਂ ਤਿਆਰੀਆਂ, ਖੁਰਾਕ ਵਿੱਚ ਬਦਲਾਅ, ਅਤੇ ਜੀਵਨ ਸ਼ੈਲੀ ਵਿੱਚ ਬਦਲਾਅ ਸ਼ਾਮਲ ਹਨ, ਜਿਨ੍ਹਾਂ ਦਾ ਉਦੇਸ਼ ਲੱਛਣਾਂ ਨੂੰ ਦੂਰ ਕਰਨਾ ਅਤੇ ਜੀਵਨ ਦੀ ਗੁਣਵੱਤਾ ਵਿੱਚ ਸੁਧਾਰ ਕਰਨਾ ਹੈ। ਇਹਨਾਂ ਇਲਾਜਾਂ ਲਈ ਇੱਕ ਯੋਗ ਆਯੁਰਵੇਦ ਪ੍ਰੈਕਟੀਸ਼ਨਰ ਦੀ ਨਿਗਰਾਨੀ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ ਅਤੇ ਮਰੀਜ਼ ਦੀਆਂ ਤਰਜੀਹਾਂ ਨੂੰ ਪਰਿਭਾਸ਼ਿਤ ਕਰਨ ਲਈ ਵਿਅਕਤੀਗਤ ਬਣਾਇਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ।
ਆਯੁਰਵੈਦ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਇਲਾਜ ਅਤੇ ਟਿਕਾਊ ਰਿਕਵਰੀ ਨੂੰ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਇੱਕ ਢਾਂਚਾਗਤ, ਪ੍ਰੋਟੋਕੋਲ-ਅਧਾਰਿਤ ਪਹੁੰਚ ਦੀ ਪਾਲਣਾ ਕਰਦਾ ਹੈ।
ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਇਲਾਜ ਨੂੰ ਯਕੀਨੀ ਬਣਾਉਣ ਅਤੇ ਪ੍ਰਗਤੀ ਨੂੰ ਟਰੈਕ ਕਰਨ ਲਈ, ਬੇਸਲਾਈਨ ਮੁੱਲਾਂ ਨੂੰ ਇਹਨਾਂ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਲਿਆ ਜਾਂਦਾ ਹੈ:
ਬਿਮਾਰੀ ਦੇ ਮਿਆਰੀ ਪੈਮਾਨੇ: ਅੰਤਰਰਾਸ਼ਟਰੀ ਸਕੇਲ ਜਿਵੇਂ ਕਿ UPDRS (ਯੂਨੀਫਾਈਡ ਪਾਰਕਿੰਸਨ'ਸ ਡਿਜ਼ੀਜ਼ ਰੇਟਿੰਗ ਸਕੇਲ) ਅਤੇ MDS-UPDRS (ਮੂਵਮੈਂਟ ਡਿਸਆਰਡਰ ਸੋਸਾਇਟੀ-ਯੂਨੀਫਾਈਡ ਪਾਰਕਿੰਸਨ'ਸ ਡਿਜ਼ੀਜ਼ ਰੇਟਿੰਗ ਸਕੇਲ) ਮੋਟਰ ਅਤੇ ਗੈਰ-ਮੋਟਰ ਲੱਛਣਾਂ ਅਤੇ ਰੋਜ਼ਾਨਾ ਜੀਵਨ ਦੀਆਂ ਗਤੀਵਿਧੀਆਂ ਦਾ ਮੁਲਾਂਕਣ ਕਰਦੇ ਹਨ।
ਬਾਇਓਮਾਰਕਰ ਅਤੇ ਇਮੇਜਿੰਗ ਤਕਨੀਕਾਂ: ਤਰੱਕੀ ਅਤੇ ਸੁਧਾਰਾਂ ਦਾ ਮੁਲਾਂਕਣ ਕਰਨ ਲਈ।
ਮਰੀਜ਼-ਰਿਪੋਰਟ ਕੀਤੇ ਨਤੀਜੇ: ਪਾਰਦਰਸ਼ਤਾ ਬਣਾਈ ਰੱਖਦੇ ਹੋਏ ਅਤੇ ਪੱਖਪਾਤ ਤੋਂ ਬਚਦੇ ਹੋਏ ਸੁਧਾਰ ਨੂੰ ਟਰੈਕ ਕਰਨਾ।

ਕੇਸ 1: 66 ਸਾਲ ਦੀ ਉਮਰ ਦੀ ਇੱਕ ਬਜ਼ੁਰਗ ਔਰਤ ਮਰੀਜ਼ ਦਾ ਮਾਮਲਾ ਜਿਸਨੂੰ ਸਰਵਾਈਕਲ ਸਪੋਂਡਾਈਲੋਸਿਸ ਸੀ ਅਤੇ ਅੱਠ ਸਾਲ ਪਹਿਲਾਂ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ ਦੀ ਇਡੀਓਪੈਥਿਕ ਕਿਸਮ ਦਾ ਪਤਾ ਲੱਗਿਆ ਸੀ।
ਕੇਸ ਸੰਖੇਪ: ਮੌਜੂਦਾ ਸ਼ਿਕਾਇਤ ਸੱਜੇ ਪਾਸੇ ਵਾਲੇ ਪ੍ਰਮੁੱਖਤਾ ਦੇ ਨਾਲ ਦੁਵੱਲੇ ਕੰਬਣ, ਗਰਦਨ ਅਤੇ ਪਿੱਠ ਵਿੱਚ ਦਰਦ, ਅੰਗਾਂ ਵਿੱਚ ਰੇਡੀਏਸ਼ਨ, ਕਾਫ਼ੀ ਭਾਰ ਘਟਣਾ, ਅਤੇ ਸਥਿਤੀ ਵਿੱਚ ਚੱਕਰ ਆਉਣਾ ਪਾਇਆ ਗਿਆ। ਮੁਲਾਂਕਣ ਦੇ ਸਮੇਂ, ਰੋਜ਼ਾਨਾ ਜੀਵਨ ਦੀ ਗਤੀਸ਼ੀਲਤਾ ਅਤੇ ਗਤੀਵਿਧੀਆਂ ਮੱਧਮ ਪ੍ਰਭਾਵਿਤ ਅਤੇ ਕਾਫ਼ੀ ਕਮਜ਼ੋਰ ਪਾਈਆਂ ਗਈਆਂ, ਮਿਆਰੀ ਮਾਪਦੰਡਾਂ ਵਿੱਚ ਸਕੋਰ (UPDRS (ਯੂਨੀਫਾਈਡ ਪਾਰਕਿੰਸਨ'ਸ ਡਿਜ਼ੀਜ਼ ਰੇਟਿੰਗ ਸਕੇਲ): 40.7% ਅਪੰਗਤਾ; ਡਾਇਨਾਮਿਕ ਗੇਟ ਇੰਡੈਕਸ: 12/24) ਦੇ ਨਾਲ। ਵਿਸ਼ਿਆਂ ਦੁਆਰਾ ਅਭਯੰਗ, ਨਾਸਿਆ ਅਤੇ ਸ਼ਿਰੋਧਰਾ ਵਰਗੀਆਂ ਕਈ ਥੈਰੇਪੀਆਂ ਦੀ ਵਰਤੋਂ ਕਰਦੇ ਹੋਏ, ਆਯੁਰਵੈਦਿਕ ਇਲਾਜ ਦੇ 15 ਦਿਨਾਂ ਦੇ ਤੀਬਰ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਮਹੱਤਵਪੂਰਨ ਸੁਧਾਰ ਦੇਖਿਆ ਗਿਆ। ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਦੇ ਮੁਲਾਂਕਣਾਂ ਨੇ UPDRS (40.7% ਤੋਂ 21.6% ਤੱਕ) ਅਤੇ ਡਾਇਨਾਮਿਕ ਗੇਟ ਇੰਡੈਕਸ (12/24 ਤੋਂ 20/24 ਤੱਕ) ਵਿੱਚ ਸੁਧਾਰ ਦਿਖਾਇਆ, ਨਾਲ ਹੀ ਚਾਲ, ਕੰਬਣੀ, ਮਾਸਪੇਸ਼ੀਆਂ ਦੀ ਤਾਕਤ ਅਤੇ ਨੀਂਦ ਦੀ ਗੁਣਵੱਤਾ ਵਿੱਚ ਮਹੱਤਵਪੂਰਨ ਸੁਧਾਰ ਵੀ ਕੀਤੇ ਗਏ। ਮਰੀਜ਼ ਨੂੰ ਖੁਰਾਕ ਸੰਬੰਧੀ ਸਿਫ਼ਾਰਸ਼ਾਂ, ਜੀਵਨ ਸ਼ੈਲੀ ਵਿੱਚ ਬਦਲਾਅ, ਅਤੇ ਰੱਖ-ਰਖਾਅ ਦੀਆਂ ਦਵਾਈਆਂ ਦਿੱਤੀਆਂ ਗਈਆਂ ਤਾਂ ਜੋ ਸੁਧਾਰਾਂ ਨੂੰ ਕਾਇਮ ਰੱਖਿਆ ਜਾ ਸਕੇ।
ਕੇਸ 2: 74 ਸਾਲਾ ਪੁਰਸ਼ ਮਰੀਜ਼ ਛੇ ਸਾਲਾਂ ਤੋਂ ਪਾਰਕਿੰਸਨਿਜ਼ਮ ਤੋਂ ਪੀੜਤ ਸੀ।
ਕੇਸ ਸੰਖੇਪ: ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਕਿ ਮਰੀਜ਼ ਨੂੰ ਛੇ ਸਾਲਾਂ ਤੋਂ ਤੁਰਨ ਵਿੱਚ ਮੁਸ਼ਕਲ, ਗਤੀਵਿਧੀਆਂ ਵਿੱਚ ਸੁਸਤੀ, ਹੱਥਾਂ ਅਤੇ ਲੱਤਾਂ ਵਿੱਚ ਕੰਬਣੀ ਅਤੇ ਕਠੋਰਤਾ ਸੀ। ਮਰੀਜ਼ ਨੂੰ ਹੋਰ ਲੱਛਣਾਂ ਤੋਂ ਇਲਾਵਾ 1.5 ਸਾਲਾਂ ਤੋਂ ਭਰਮ ਵੀ ਰਿਹਾ ਹੈ, ਨਿਗਲਣ ਵਿੱਚ ਮੁਸ਼ਕਲ ਵਧੀ ਹੈ, ਅਤੇ ਪਿਛਲੇ ਕੁਝ ਹਫ਼ਤਿਆਂ ਵਿੱਚ ਭੁੱਖ ਘੱਟ ਲੱਗਣਾ, ਘੱਟ ਊਰਜਾ ਅਤੇ ਕਬਜ਼ ਦੀ ਰਿਪੋਰਟ ਕੀਤੀ ਗਈ ਹੈ। ਸ਼ੁਰੂਆਤੀ ਤੰਤੂ ਵਿਗਿਆਨਕ ਮੁਲਾਂਕਣ ਵਿੱਚ ਸਿਰਫ ਹਲਕੇ ਡਿਸਆਰਥਰੀਆ, ਥੋੜ੍ਹੇ ਸਮੇਂ ਦੀ ਯਾਦਦਾਸ਼ਤ ਦਾ ਨੁਕਸਾਨ, ਹੌਲੀ ਬੋਲਣਾ, ਕੰਬਣ ਕਾਰਨ ਉਂਗਲੀ ਤੋਂ ਨੱਕ ਤੱਕ ਕਮਜ਼ੋਰੀ, ਅਤੇ ਉੱਪਰਲੇ ਅੰਗ ਵਿੱਚ ਆਰਾਮ ਕਰਨ ਵਾਲੇ ਕੰਬਣ ਦਿਖਾਈ ਦਿੱਤੇ। ਰੇਡੀਓਲੋਜੀਕਲ ਐਮਆਰਆਈ ਵਿੱਚ ਦਿਮਾਗੀ ਐਟ੍ਰੋਫੀ ਅਤੇ ਪੁਰਾਣੀਆਂ ਛੋਟੀਆਂ ਨਾੜੀਆਂ ਦੇ ਇਸਕੇਮਿਕ ਬਦਲਾਅ ਦੇ ਨਾਲ-ਨਾਲ ਪੁਰਾਣੀਆਂ ਮਲਟੀ-ਲੈਕੂਨਰ ਇਨਫਾਰਕਟਸ ਦਿਖਾਈਆਂ ਗਈਆਂ। ਮਰੀਜ਼ ਦਾਖਲੇ 'ਤੇ ਵ੍ਹੀਲਚੇਅਰ 'ਤੇ ਨਿਰਭਰ ਸੀ। ਮਰੀਜ਼ ਦਾ 21 ਦਿਨਾਂ ਲਈ ਤੀਬਰ ਆਯੁਰਵੇਦ ਥੈਰੇਪੀਆਂ ਅਤੇ ਦਵਾਈਆਂ ਨਾਲ ਇਲਾਜ ਕੀਤਾ ਗਿਆ। ਨਾਸਿਆ, ਸ਼ਿਰੋ ਲੇਪਾ, ਸਰਵਾਂਗਾ ਪਥਰਾਪਿੰਡਾ ਸਵੇਦਾ, ਮਾਤਰਵਸਤੀ, ਸ਼ਿਰੋਧਰਾ, ਸਰਵਾਂਗਾ ਕਾਇਆਸੇਕਾ, ਅਤੇ ਸਰਵਾਂਗਾ ਸ਼ਸ਼ਟਿਕਾ ਸ਼ਾਲੀ ਪਿੰਡਾ ਸਵੇਦਾ ਵਰਗੀਆਂ ਥੈਰੇਪੀਆਂ, ਮੌਖਿਕ ਦਵਾਈਆਂ ਦੇ ਨਾਲ ਦਿੱਤੀਆਂ ਗਈਆਂ।

ਜਿਵੇਂ ਕਿ ਅਸੀਂ ਆਪਣੀਆਂ ਸੇਵਾਵਾਂ ਨੂੰ ਬਿਹਤਰ ਬਣਾਉਣ ਲਈ ਸਖ਼ਤ ਮਿਹਨਤ ਕਰਦੇ ਹਾਂ, ਤੁਹਾਡਾ ਫੀਡਬੈਕ ਸਾਡੇ ਲਈ ਮਹੱਤਵਪੂਰਨ ਹੈ। ਕਿਰਪਾ ਕਰਕੇ ਤੁਹਾਨੂੰ ਬਿਹਤਰ ਸੇਵਾ ਦੇਣ ਵਿੱਚ ਸਾਡੀ ਮਦਦ ਕਰਨ ਲਈ ਕੁਝ ਸਮਾਂ ਕੱਢੋ।
ਇਸ ਬਲੌਗ ਵਿੱਚ ਦਿੱਤੀ ਗਈ ਜਾਣਕਾਰੀ ਸਿਰਫ਼ ਆਮ ਜਾਣਕਾਰੀ ਦੇ ਉਦੇਸ਼ਾਂ ਲਈ ਹੈ ਅਤੇ ਇਹ ਪੇਸ਼ੇਵਰ ਡਾਕਟਰੀ ਸਲਾਹ, ਨਿਦਾਨ, ਜਾਂ ਇਲਾਜ ਦੇ ਬਦਲ ਵਜੋਂ ਨਹੀਂ ਹੈ। ਕਿਸੇ ਡਾਕਟਰੀ ਸਥਿਤੀ ਜਾਂ ਇਲਾਜ ਸੰਬੰਧੀ ਤੁਹਾਡੇ ਕਿਸੇ ਵੀ ਪ੍ਰਸ਼ਨ ਲਈ ਹਮੇਸ਼ਾਂ ਆਪਣੇ ਡਾਕਟਰ, ਆਯੁਰਵੈਦਿਕ ਪ੍ਰੈਕਟੀਸ਼ਨਰ, ਜਾਂ ਹੋਰ ਯੋਗ ਸਿਹਤ ਸੰਭਾਲ ਪ੍ਰਦਾਤਾ ਦੀ ਸਲਾਹ ਲਓ।
ਨਵੀਨਤਮ ਸਿਹਤ ਸੁਝਾਵਾਂ, ਸੇਵਾਵਾਂ ਬਾਰੇ ਅੱਪਡੇਟ, ਮਰੀਜ਼ਾਂ ਦੀਆਂ ਕਹਾਣੀਆਂ ਅਤੇ ਭਾਈਚਾਰਕ ਸਮਾਗਮਾਂ ਲਈ ਸਾਡੇ ਹਸਪਤਾਲ ਦੇ ਨਿਊਜ਼ਲੈਟਰ ਦੀ ਗਾਹਕੀ ਲਓ। ਅੱਜ ਹੀ ਸਾਈਨ ਅੱਪ ਕਰੋ ਅਤੇ ਸੂਚਿਤ ਰਹੋ!
ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਆਮ ਨਿਊਰੋਡੀਜਨਰੇਟਿਵ ਬਿਮਾਰੀਆਂ ਦੇ ਇੱਕ ਸਮੂਹ ਦਾ ਹਿੱਸਾ ਹੈ ਜੋ ਤਾਲਮੇਲ ਅਤੇ ਸਟੀਕ ਮਾਸਪੇਸ਼ੀ ਨਿਯੰਤਰਣ ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਖਾਸ ਦਿਮਾਗੀ ਨਿਊਰੋਨਾਂ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾਉਣ ਕਾਰਨ ਹੁੰਦਾ ਹੈ, ਅਤੇ ਪਾਰਕਿੰਸਨ ਆਯੁਰਵੇਦ ਵਰਗੇ ਤਰੀਕਿਆਂ ਦੁਆਰਾ ਇਸ ਨੂੰ ਹੱਲ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ।
ਨਿਊਰੋਡੀਜਨਰੇਟਿਵ ਵਿਕਾਰ ਦਿਮਾਗ ਦੇ ਸੈੱਲਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਨ ਨਾਲ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ ਨੂੰ ਹੌਲੀ-ਹੌਲੀ ਨੁਕਸਾਨ ਹੁੰਦਾ ਹੈ। ਇਹ ਵਿਕਾਰ ਸਮੇਂ ਦੇ ਨਾਲ ਵਿਕਸਤ ਹੁੰਦੇ ਹਨ, ਜਿਨ੍ਹਾਂ ਦੇ ਲੱਛਣ ਆਮ ਤੌਰ 'ਤੇ ਜੀਵਨ ਵਿੱਚ ਬਾਅਦ ਵਿੱਚ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ।
ਪਾਰਕਿੰਸਨਿਜ਼ਮ ਬਿਮਾਰੀਆਂ ਦਾ ਇੱਕ ਸਮੂਹ ਹੈ ਜਿਸ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਦੀਆਂ ਕਿਸਮਾਂ - ਪਾਰਕਿੰਸਨਿਜ਼ਮ ਦੇ ਆਮ ਅਤੇ ਅਟੈਪੀਕਲ, ਅਤੇ ਸੈਕੰਡਰੀ ਰੂਪ।
ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਪਾਰਕਿੰਸਨਿਜ਼ਮ ਦੇ ਲਗਭਗ 80% ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਹੈ ਅਤੇ ਆਮ ਤੌਰ 'ਤੇ ਕੰਬਣੀ, ਕਠੋਰਤਾ, ਅਤੇ ਹੌਲੀ ਗਤੀ (ਮੋਟਰ ਲੱਛਣ) ਵਰਗੇ ਲੱਛਣਾਂ ਨਾਲ ਪੇਸ਼ ਹੁੰਦਾ ਹੈ। ਕਬਜ਼, ਗੰਧ ਦੀ ਭਾਵਨਾ ਵਿੱਚ ਕਮੀ, ਨੀਂਦ ਵਿੱਚ ਵਿਘਨ, ਚਿਹਰੇ ਦੇ ਹਾਵ-ਭਾਵ ਵਿੱਚ ਕਮੀ, ਅਤੇ ਧੀਮੀ ਆਵਾਜ਼ (ਗੈਰ-ਮੋਟਰ ਲੱਛਣ) ਵਰਗੇ ਲੱਛਣ ਕਲੀਨਿਕਲ ਨਿਦਾਨ ਤੋਂ ਕਈ ਸਾਲ ਪਹਿਲਾਂ ਪ੍ਰਗਟ ਹੋ ਸਕਦੇ ਹਨ।
ਇਹ ਵਿਕਾਰ ਸਰੀਰ ਦੇ ਅੰਦਰ ਡੋਪਾਮਾਈਨ ਪੈਦਾ ਕਰਨ ਵਾਲੇ ਤੰਤੂ ਸੈੱਲਾਂ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾਉਣ ਕਾਰਨ ਹੁੰਦਾ ਹੈ। ਡੋਪਾਮਾਈਨ ਇੱਕ ਨਿਊਰੋਟ੍ਰਾਂਸਮੀਟਰ ਹੈ ਜੋ ਨਿਰਵਿਘਨ ਅਤੇ ਤਾਲਮੇਲ ਵਾਲੀਆਂ ਮਾਸਪੇਸ਼ੀਆਂ ਦੀਆਂ ਗਤੀਵਿਧੀਆਂ ਲਈ ਜ਼ਰੂਰੀ ਹੈ। ਇਹਨਾਂ ਨਿਊਰੋਨਲ ਮਾਰਗਾਂ ਵਿੱਚ ਪਤਨ ਲੇਵੀ ਬਾਡੀਜ਼ ਵਜੋਂ ਜਾਣੇ ਜਾਂਦੇ ਪ੍ਰੋਟੀਨ ਦੇ ਝੁੰਡਾਂ ਦੇ ਜ਼ਹਿਰੀਲੇ ਇਕੱਠੇ ਹੋਣ ਕਾਰਨ ਹੁੰਦਾ ਹੈ। ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ ਲਈ ਸਭ ਤੋਂ ਆਮ ਇਲਾਜ ਵਿਧੀ ਡੋਪਾਮਾਈਨ ਦੇ ਪੱਧਰ ਨੂੰ ਵਧਾਉਣ 'ਤੇ ਕੇਂਦ੍ਰਤ ਕਰਦੀ ਹੈ ਜਿਸਦਾ ਪੂਰਵਗਾਮੀ ਲੇਵੋਡੋਪਾ ਜਾਂ ਡੋਪਾਮਾਈਨ ਟੁੱਟਣ ਦੇ ਇਨਿਹਿਬਟਰ ਪ੍ਰਦਾਨ ਕਰਦੇ ਹਨ। ਜਿਵੇਂ-ਜਿਵੇਂ ਬਿਮਾਰੀ ਵਿਗੜਦੀ ਜਾਂਦੀ ਹੈ, ਲੇਵੋਡੋਪਾ ਦੀਆਂ ਉੱਚ ਖੁਰਾਕਾਂ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ, ਜੋ ਲੇਵੋਡੋਪਾ ਦੇ ਪ੍ਰਤੀਕਰਮ ਵਜੋਂ ਮੋਟਰ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਅਤੇ ਅਚਾਨਕ ਤਬਦੀਲੀਆਂ ਦਾ ਕਾਰਨ ਬਣਦੀ ਹੈ।
ਅਪੋਲੋ ਆਯੁਰਵੈਦ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ ਦੇ ਪ੍ਰਬੰਧਨ ਲਈ ਸ਼ੁੱਧਤਾ ਆਯੁਰਵੈਦ ਪਹੁੰਚ ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ। ਇਹ ਮੂਲ ਕਾਰਨ ਅਤੇ ਵਿਅਕਤੀ ਦੇ ਖਾਸ ਅਸੰਤੁਲਨ 'ਤੇ ਜ਼ੋਰ ਦਿੰਦਾ ਹੈ। ਇਹ ਵਿਅਕਤੀਗਤ ਇਲਾਜ ਤਿੰਨ ਮਹੱਤਵਪੂਰਨ ਕਲੀਨਿਕਲ ਫਾਇਦੇ ਪੇਸ਼ ਕਰਦਾ ਹੈ:
ਬਿਮਾਰੀ ਦੇ ਵਿਕਾਸ ਨੂੰ ਹੌਲੀ ਕਰਨਾ: ਆਯੁਰਵੇਦ ਸ਼ੁਰੂਆਤੀ (ਪ੍ਰੋਡਰੋਮਲ) ਪੜਾਅ ਤੋਂ ਬਾਅਦ ਨਿਊਰੋਡੀਜਨਰੇਟਿਵ ਪ੍ਰਕਿਰਿਆ ਨੂੰ ਬਦਲਣ ਵਿੱਚ ਮਦਦ ਕਰ ਸਕਦਾ ਹੈ।
ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਨੂੰ ਘਟਾਉਣਾ: ਆਯੁਰਵੈਦਿਕ ਦਖਲਅੰਦਾਜ਼ੀ ਰਵਾਇਤੀ ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਇਲਾਜਾਂ ਨਾਲ ਜੁੜੇ ਇਹਨਾਂ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਦੀ ਘਟਨਾ ਦਰ ਅਤੇ ਗੰਭੀਰਤਾ ਨੂੰ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਢੰਗ ਨਾਲ ਘਟਾ ਸਕਦੀ ਹੈ।
ਗੈਰ-ਮੋਟਰ ਲੱਛਣਾਂ ਵਿੱਚ ਸੁਧਾਰ: ਆਯੁਰਵੇਦ ਨੀਂਦ ਵਿਕਾਰ, ਕਬਜ਼ ਨਾਲ ਸਬੰਧਤ ਕਈ ਲੱਛਣਾਂ ਦਾ ਪ੍ਰਬੰਧਨ ਕਰਦਾ ਹੈ, ਚਿੰਤਾ, ਅਤੇ ਇੱਥੋਂ ਤੱਕ ਕਿ ਬੋਧਾਤਮਕ ਗਿਰਾਵਟ, ਇਸ ਤਰ੍ਹਾਂ ਜੀਵਨ ਦੀ ਆਮ ਗੁਣਵੱਤਾ ਨੂੰ ਉੱਚਾ ਚੁੱਕਦਾ ਹੈ।
ਸ਼ੁਰੂਆਤੀ ਪੜਾਅ ਦੀ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ: ਇਹ ਬਿਮਾਰੀ ਦੇ ਵਿਕਾਸ ਨੂੰ ਹੌਲੀ ਕਰਨ ਅਤੇ ਲੱਛਣਾਂ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ।
ਛੋਟੀ ਉਮਰ ਵਿੱਚ ਹੋਣ ਵਾਲੀ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ: ਪਾਰਕਿੰਸਨਿਜ਼ਮ ਆਮ ਤੌਰ 'ਤੇ ਵੱਡੀ ਉਮਰ ਦੇ ਬਾਲਗਾਂ ਵਿੱਚ ਦੇਖਿਆ ਜਾਂਦਾ ਹੈ; ਹਾਲਾਂਕਿ, ਲਗਭਗ 10% ਕੇਸ 50 ਸਾਲ ਦੀ ਉਮਰ ਵਿੱਚ ਜਾਂ ਇਸ ਤੋਂ ਪਹਿਲਾਂ ਹੁੰਦੇ ਹਨ, ਜਿਸਨੂੰ ਯੰਗ-ਆਨਸੈੱਟ ਪਾਰਕਿੰਸਨ'ਸ ਡਿਜ਼ੀਜ਼ (YOPD) ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
ਪੁਰਾਣੀ ਅਤੇ ਸਥਿਰ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ: ਮਹੱਤਵਪੂਰਨ ਮਾਪਦੰਡਾਂ ਵਿੱਚ ਕਿਸੇ ਵੀ ਜਾਨਲੇਵਾ ਭਟਕਾਅ ਤੋਂ ਬਿਨਾਂ।
🚫 ਗੰਭੀਰ ਬੋਧਾਤਮਕ ਗਿਰਾਵਟ ਜਾਂ ਮਨੋਵਿਗਿਆਨਕ ਵਿਕਾਰਾਂ ਵਾਲੇ ਮਰੀਜ਼ (ਜਿਵੇਂ ਕਿ, ਡਿਮੇਂਸ਼ੀਆ, ਮਨੋਰੋਗ, ਡਿਪਰੈਸ਼ਨ).
🚫 ਬਹੁਤ ਹੀ ਨਾਜ਼ੁਕ ਮਰੀਜ਼ ਜੋ ਤੀਬਰ ਆਯੁਰਵੈਦਿਕ ਇਲਾਜਾਂ ਨੂੰ ਬਰਦਾਸ਼ਤ ਨਹੀਂ ਕਰ ਸਕਦੇ।

ਰਵਾਇਤੀ ਦਵਾਈ ਦਿਮਾਗ ਦੇ ਸਟ੍ਰਾਈਟਮ ਵਿੱਚ ਡੋਪਾਮਾਈਨ ਦੇ ਪੱਧਰ ਦੇ ਨੁਕਸਾਨ ਨੂੰ ਪੂਰਾ ਕਰਨ ਲਈ ਲੇਵੋਡੋਪਾ ਵਰਗੀਆਂ ਡੋਪਾਮਿਨਰਜਿਕ ਦਵਾਈਆਂ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਮੋਟਰ ਲੱਛਣਾਂ ਦੇ ਪ੍ਰਬੰਧਨ 'ਤੇ ਕੇਂਦ੍ਰਤ ਕਰਦੀ ਹੈ। ਹਾਲਾਂਕਿ, ਜੇਕਰ ਲੰਬੇ ਸਮੇਂ ਲਈ ਲਿਆ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਲੇਵੋਡੋਪਾ ਡਿਸਕੀਨੇਸੀਆ (ਅਣਇੱਛਤ ਹਰਕਤਾਂ) ਅਤੇ ਡਾਇਸਟੋਨੀਆ (ਮਾਸਪੇਸ਼ੀ ਦੀ ਕਠੋਰਤਾ) ਦੇ ਰੂਪ ਵਿੱਚ ਮਾੜੇ ਪ੍ਰਭਾਵ ਪੈਦਾ ਕਰ ਸਕਦਾ ਹੈ ਅਤੇ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ (ਪੀਡੀ) ਦੇ ਕੋਰਸ ਨੂੰ ਨਹੀਂ ਬਦਲਦਾ। ਪਾਰਕਿੰਸਨ'ਸ ਆਯੁਰਵੈਦਿਕ ਇਲਾਜ ਨੂੰ ਲੱਛਣਾਂ ਦੇ ਪ੍ਰਬੰਧਨ ਅਤੇ ਜੀਵਨ ਦੀ ਗੁਣਵੱਤਾ ਵਿੱਚ ਸੁਧਾਰ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਨ ਲਈ ਇੱਕ ਪੂਰਕ ਪਹੁੰਚ ਵਜੋਂ ਖੋਜਿਆ ਜਾ ਰਿਹਾ ਹੈ। ਮਰੀਜ਼ਾਂ ਨੂੰ ਇੱਕ ਥਕਾਵਟ ਵਾਲਾ ਪ੍ਰਭਾਵ ਅਨੁਭਵ ਹੋ ਸਕਦਾ ਹੈ, ਜਿਸਦੇ ਨਤੀਜੇ ਵਜੋਂ ਦਵਾਈ ਦੀ ਅਗਲੀ ਨਿਰਧਾਰਤ ਖੁਰਾਕ ਤੋਂ ਪਹਿਲਾਂ ਲੱਛਣ ਦੁਬਾਰਾ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ, ਇਸ ਤਰ੍ਹਾਂ ਸਮੇਂ ਦੇ ਨਾਲ ਪ੍ਰਬੰਧਨ ਕਰਨਾ ਵਧੇਰੇ ਚੁਣੌਤੀਪੂਰਨ ਹੋ ਜਾਂਦਾ ਹੈ।
ਅਪੋਲੋ ਆਯੁਰਵੈਦਿਕ ਇਲਾਜ ਦਰਸ਼ਨ ਬਹੁ-ਮਾਡਲ ਇਲਾਜ ਸੰਭਾਵਨਾ 'ਤੇ ਕੇਂਦ੍ਰਿਤ ਹੈ, ਜਿਸ ਵਿੱਚ ਲੱਛਣਾਂ ਤੋਂ ਰਾਹਤ, ਬਿਮਾਰੀ ਦੇ ਵਿਕਾਸ 'ਤੇ ਨਿਯੰਤਰਣ, ਅਤੇ ਜੀਵਨ ਦੀ ਬਿਹਤਰ ਗੁਣਵੱਤਾ ਸ਼ਾਮਲ ਹੈ। ਨਤੀਜੇ ਮਰੀਜ਼ ਤੋਂ ਮਰੀਜ਼ ਤੱਕ ਵੱਖ-ਵੱਖ ਹੋ ਸਕਦੇ ਹਨ; ਹਾਲਾਂਕਿ, ਜ਼ਿਆਦਾਤਰ ਮਰੀਜ਼ ਹੇਠ ਲਿਖੇ ਨਤੀਜਿਆਂ ਦੀ ਉਮੀਦ ਕਰ ਸਕਦੇ ਹਨ:
ਹੱਥਾਂ, ਬਾਹਾਂ, ਲੱਤਾਂ ਅਤੇ ਜਬਾੜੇ ਦੀਆਂ ਅਣਇੱਛਤ ਅਤੇ ਤਾਲਬੱਧ ਹਰਕਤਾਂ। ਇਹ ਅਕਸਰ ਆਰਾਮ ਕਰਨ ਵੇਲੇ ਵਧੇਰੇ ਸਪੱਸ਼ਟ ਹੁੰਦਾ ਹੈ (Resting Tremor) ਅਤੇ ਜਦੋਂ ਪ੍ਰਭਾਵਿਤ ਹਿੱਸੇ ਨੂੰ ਕਿਸੇ ਗਤੀਵਿਧੀ ਲਈ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ ਤਾਂ ਘੱਟ ਜਾਂਦਾ ਹੈ। ਅੰਗੂਠੇ ਅਤੇ ਇੰਡੈਕਸ ਉਂਗਲ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਨ ਵਾਲੇ ਕੰਬਣ ਨੂੰ 'ਪਿਲ-ਰੋਲਿੰਗ' ਕੰਬਣ ਵਜੋਂ ਜਾਣਿਆ ਜਾਂਦਾ ਹੈ।
ਕਠੋਰਤਾ ਮਾਸਪੇਸ਼ੀਆਂ ਦੇ ਟੋਨ ਜਾਂ ਕਠੋਰਤਾ ਨੂੰ ਦਰਸਾਉਂਦੀ ਹੈ, ਜੋ ਮੁੱਖ ਤੌਰ 'ਤੇ ਬਾਹਾਂ, ਮੋਢਿਆਂ ਜਾਂ ਗਰਦਨ ਵਿੱਚ ਦਿਖਾਈ ਦਿੰਦੀ ਹੈ ਅਤੇ ਹਿੱਲਜੁਲ ਅਤੇ ਬੇਅਰਾਮੀ ਨਾਲ ਸਮੱਸਿਆਵਾਂ ਪੈਦਾ ਕਰਦੀ ਹੈ।
ਇਸ ਨਾਲ ਰੋਜ਼ਾਨਾ ਦੇ ਕੰਮ ਕਰਨ ਵਿੱਚ ਮੁਸ਼ਕਲ ਆਉਂਦੀ ਹੈ।
ਇਸ ਨਾਲ ਅਕਸਰ ਮਾਨਸਿਕ ਹੁਨਰ ਜਾਂ ਪ੍ਰਤੀਕਿਰਿਆ ਸਮਾਂ ਘਟ ਜਾਂਦਾ ਹੈ, ਆਵਾਜ਼ ਵਿੱਚ ਬਦਲਾਅ ਆਉਂਦਾ ਹੈ, ਚਿਹਰੇ ਦੇ ਹਾਵ-ਭਾਵ ਘੱਟ ਜਾਂਦੇ ਹਨ, ਆਦਿ।
ਕੂਹਣੀਆਂ, ਗੋਡਿਆਂ ਅਤੇ ਕੁੱਲ੍ਹੇ ਨੂੰ ਝੁਕਾਉਂਦੇ ਹੋਏ ਇੱਕ ਝੁਕਿਆ ਅਤੇ ਲਚਕੀਲਾ ਆਸਣ।
ਝਪਕਣ ਦੀ ਘੱਟ ਬਾਰੰਬਾਰਤਾ, ਨਿਗਲਣ ਵਿੱਚ ਮੁਸ਼ਕਲ, ਅਤੇ ਲਾਰ ਦਾ ਵਧਣਾ।


ਆਯੁਰਵੇਦ ਦੇ ਦ੍ਰਿਸ਼ਟੀਕੋਣ ਅਨੁਸਾਰ, ਪਾਰਕਿੰਸਨ'ਸ ਦੀ ਬਿਮਾਰੀ ਇਹ ਵਾਤ ਦੀ ਵਧਦੀ ਹੋਈ ਸਥਿਤੀ ਦੀ ਇੱਕ ਸਪੱਸ਼ਟ ਉਦਾਹਰਣ ਹੈ, ਖਾਸ ਤੌਰ 'ਤੇ ਮਾਜ ਧਾਤੂ (ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ) ਅਤੇ ਸ੍ਰੋਤ (ਸੂਖਮ ਚੈਨਲਾਂ) ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦੀ ਹੈ। ਇਹ ਸਾਰੇ ਬਦਲਾਅ ਹਾਲ ਹੀ ਦੇ ਖੋਜਾਂ ਨਾਲ ਬਹੁਤ ਚੰਗੀ ਤਰ੍ਹਾਂ ਸੰਬੰਧਿਤ ਹਨ ਜੋ ਦਰਸਾਉਂਦੇ ਹਨ ਕਿ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ ਅੰਤੜੀਆਂ ਵਿੱਚ ਪੈਦਾ ਹੋ ਸਕਦੀ ਹੈ। ਇਹ ਅਹਿਸਾਸ ਆਯੁਰਵੇਦ ਦੇ ਦ੍ਰਿਸ਼ਟੀਕੋਣ ਨੂੰ ਮਜ਼ਬੂਤੀ ਦਿੰਦਾ ਹੈ, ਜਿੱਥੇ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ ਕਿ ਅੰਤੜੀਆਂ ਅਤੇ ਤੰਤੂ ਵਿਗਿਆਨ ਸੰਬੰਧੀ ਵਿਕਾਰ ਕੋਸ਼ਠ ਵਿੱਚ ਵਿਗੜੀ ਹੋਈ ਵਾਤ ਵਿੱਚ ਜੜ੍ਹਾਂ ਹਨ। ਨਤੀਜੇ ਵਜੋਂ, ਕਬਜ਼ ਵਰਗੇ ਸ਼ੁਰੂਆਤੀ ਅੰਤੜੀਆਂ ਨਾਲ ਸਬੰਧਤ ਲੱਛਣ ਅਲਾਰਮ ਸੰਕੇਤਾਂ ਵਜੋਂ ਕੰਮ ਕਰਦੇ ਹਨ।
ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ ਦੇ ਪਹਿਲਾਂ ਤੋਂ ਲੱਛਣ ਹੁੰਦੇ ਹਨ ਜੋ ਨਿਦਾਨ ਤੋਂ ਮਹੀਨਿਆਂ ਤੋਂ ਦਹਾਕਿਆਂ ਪਹਿਲਾਂ ਦਿਖਾਈ ਦੇ ਸਕਦੇ ਹਨ। ਇਹਨਾਂ ਵਿੱਚ ਕਬਜ਼ (ਲਗਭਗ 80% ਮਰੀਜ਼ਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਨਾ), ਗੰਧ ਦੀ ਕਮੀ, ਚਿਹਰੇ ਦੇ ਹਾਵ-ਭਾਵ ਘੱਟ ਹੋਣਾ, ਘੱਟ ਆਵਾਜ਼, ਨੀਂਦ ਵਿੱਚ ਵਿਘਨ ਅਤੇ ਚੱਕਰ ਆਉਣੇ ਸ਼ਾਮਲ ਹਨ। ਖਾਸ ਤੌਰ 'ਤੇ, ਕਬਜ਼ ਅਕਸਰ ਹੋਰ ਲੱਛਣਾਂ ਦੇ ਉਭਰਨ ਤੋਂ ਕਈ ਸਾਲ ਪਹਿਲਾਂ ਵਿਕਸਤ ਹੁੰਦੀ ਹੈ।
ਮੋਟਰ ਲੱਛਣਾਂ ਦੇ ਪੜਾਅ

ਸਰੋਤ: ਕੈਸਟੀਲਾ-ਕੋਰਟਾਜ਼ਰ, ਆਈ., ਐਗੁਏਰੇ, ਜੀ.ਏ., ਫੇਮੈਟ-ਰੋਲਡਨ, ਜੀ. ਆਦਿ। ਕੀ ਇਨਸੁਲਿਨ ਵਰਗਾ ਵਿਕਾਸ ਕਾਰਕ-1 ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਦੇ ਵਿਕਾਸ ਵਿੱਚ ਸ਼ਾਮਲ ਹੈ?। ਜੇ ਟ੍ਰਾਂਸਲ ਮੈਡ 18, 70 (2020)।
ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ ਨਾਈਗ੍ਰੋਸਟ੍ਰੀਏਟਲ ਮਾਰਗ ਵਿੱਚ ਡੋਪਾਮਾਈਨ ਪੈਦਾ ਕਰਨ ਵਾਲੇ ਨਿਊਰੋਨਾਂ ਦੇ ਪਤਨ ਕਾਰਨ ਡੋਪਾਮਾਈਨ ਦੀ ਕਮੀ ਕਾਰਨ ਹੁੰਦੀ ਹੈ। ਇਹ ਨੁਕਸਾਨ ਗਲਤ ਫੋਲਡ ਕੀਤੇ α-ਸਾਈਨਿਊਕਲੀਨ ਪ੍ਰੋਟੀਨ ਨਾਲ ਜੁੜਿਆ ਹੋਇਆ ਹੈ ਜੋ ਲੇਵੀ ਬਾਡੀ ਬਣਾਉਂਦੇ ਹਨ, ਜੋ ਪ੍ਰਾਇਓਨ ਵਾਂਗ ਫੈਲਦੇ ਹਨ ਅਤੇ ਨਿਊਰੋਨਾਂ ਨੂੰ ਮਾਰਦੇ ਹਨ।
ਵਾਤ (ਵਾਤ ਪ੍ਰਕੋਪ) ਦੀ ਉੱਚੀ ਅਵਸਥਾ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ ਵਿੱਚ ਟਿਸ਼ੂਆਂ ਦੀ ਕਮੀ ਵੱਲ ਲੈ ਜਾਂਦੀ ਹੈ, ਅਮਾ ਇਕੱਠਾ ਹੋਣ ਨਾਲ ਲੇਵੀ ਬਾਡੀਜ਼ ਵਾਂਗ ਰੁਕਾਵਟਾਂ ਪੈਦਾ ਹੁੰਦੀਆਂ ਹਨ, ਅਤੇ ਮਾਜ ਧਾਤੂ ਦੁਸ਼ਟਤਾ ਨਸਾਂ ਦੇ ਸਿਗਨਲ ਸੰਚਾਲਨ ਵਿੱਚ ਵਿਘਨ ਪਾਉਂਦੀ ਹੈ।
ਕਬਜ਼ (ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਦੇ ~80% ਮਰੀਜ਼ਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦੀ ਹੈ) ਨਿਦਾਨ ਤੋਂ ਕਈ ਸਾਲ ਪਹਿਲਾਂ ਪ੍ਰਗਟ ਹੁੰਦੀ ਹੈ, ਜੋ ਕਿ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ ਦੀ ਸ਼ੁਰੂਆਤੀ ਸ਼ਮੂਲੀਅਤ ਨੂੰ ਦਰਸਾਉਂਦੀ ਹੈ। α-ਸਾਈਨੁਕਲੀਨ ਪੈਥੋਲੋਜੀ ਦਿਮਾਗ ਤੱਕ ਪਹੁੰਚਣ ਤੋਂ ਪਹਿਲਾਂ ਅੰਤੜੀਆਂ ਦੇ ਅੰਤੜੀਆਂ ਦੇ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ (ENS) ਵਿੱਚ ਪਹਿਲਾਂ ਵਿਕਸਤ ਹੁੰਦੀ ਹੈ।
ਅਪਾਨ ਵਾਤ (ਇੱਕ ਉਪ-ਕਿਸਮ ਜੋ ਵਾਤ ਨੂੰ ਖਤਮ ਕਰਨ ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਹੈ) ਕਬਜ਼ ਲਈ ਇੱਕ ਸ਼ੁਰੂਆਤੀ ਚੇਤਾਵਨੀ ਸੰਕੇਤ ਵਜੋਂ ਕੰਮ ਕਰ ਸਕਦਾ ਹੈ। ਪੁਰੀਸ਼ਵਹਾ ਸ੍ਰੋਤੋ ਦੁਸ਼ਟਤਾ (ਮਲ ਚੈਨਲਾਂ ਦੀ ਕਮਜ਼ੋਰੀ) ਤੰਤੂ ਵਿਗਿਆਨ ਦੇ ਲੱਛਣਾਂ ਤੋਂ ਪਹਿਲਾਂ ਹੁੰਦੀ ਹੈ।
ਡੋਪਾਮਾਈਨ ਨਿਊਰੋਨਸ ਤੋਂ ਪਹਿਲਾਂ ਸੇਰੋਟੋਨਿਨ ਪੈਦਾ ਕਰਨ ਵਾਲੇ ਨਿਊਰੋਨਸ ਘਟ ਜਾਂਦੇ ਹਨ, ਜੋ ਕਿ ਇੱਕ ਵਿਸ਼ਾਲ ਨਿਊਰੋਟ੍ਰਾਂਸਮੀਟਰ ਅਸੰਤੁਲਨ ਦਾ ਸੁਝਾਅ ਦਿੰਦੇ ਹਨ; 90% ਸੇਰੋਟੋਨਿਨ ਅੰਤੜੀਆਂ ਵਿੱਚ ਪੈਦਾ ਹੁੰਦਾ ਹੈ।
ਪਚਾਕਾ ਦਾ ਅਸੰਤੁਲਨ ਪਿਟਾ ਅਤੇ ਸਮਾਨ ਵਾਟ (ਪਾਚਨ ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਪਿਟਾ ਉਪ-ਕਿਸਮ ਅਤੇ ਪਾਚਨ ਅੱਗ ਦੀ ਅੱਗ ਲਈ ਵਾਟ ਉਪ-ਕਿਸਮ) ਅੰਤੜੀਆਂ ਦੇ ਅੰਦਰ ਨਿਊਰੋਟ੍ਰਾਂਸਮੀਟਰ ਸੰਸਲੇਸ਼ਣ ਨੂੰ ਮਹੱਤਵਪੂਰਨ ਤੌਰ 'ਤੇ ਪ੍ਰਭਾਵਿਤ ਕਰਦੇ ਹਨ, ਜਿਸ ਨਾਲ ਟਿਸ਼ੂ ਮੈਟਾਬੋਲਿਜ਼ਮ ਅਤੇ ਨਿਊਰੋਟ੍ਰਾਂਸਮੀਟਰ ਸੰਸਲੇਸ਼ਣ ਵਿੱਚ ਵਿਘਨ ਪੈਂਦਾ ਹੈ, ਜਿਸ ਨਾਲ ਅੰਤੜੀਆਂ-ਦਿਮਾਗ ਦੇ ਧੁਰੇ ਨੂੰ ਦਰਸਾਇਆ ਜਾਂਦਾ ਹੈ।

ਦੀਪਨਾ-ਪਚਨਾ (ਪਾਚਨ ਅਤੇ ਮੈਟਾਬੋਲਿਜ਼ਮ ਵਿੱਚ ਵਾਧਾ): ਅਗਨੀ (ਪਾਚਨ ਅਗਨੀ) ਨੂੰ ਉਤੇਜਿਤ ਕਰਨ ਅਤੇ ਅਮਾ (ਟਿਸ਼ੂ ਦੀ ਸੋਜਸ਼) ਦੇ ਪ੍ਰਭਾਵਾਂ ਨੂੰ ਘਟਾਉਣ ਲਈ ਜੜੀ-ਬੂਟੀਆਂ ਦੀ ਵਰਤੋਂ।
ਰੁਕਸ਼ਾਨਾ (ਸੁਕਾਉਣ ਦੇ ਇਲਾਜ): ਪਹਿਲੇ ਪੜਾਅ ਵਿੱਚ ਕਫਾ ਦੀ ਬਹੁਤ ਜ਼ਿਆਦਾ ਸ਼ਮੂਲੀਅਤ ਨੂੰ ਨਕਾਰਨ ਲਈ ਦਵਾਈਆਂ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਜਿੱਥੇ ਕਫਾ ਵਾਤ ਦੇ ਆਮ ਕੰਮਕਾਜ ਵਿੱਚ ਰੁਕਾਵਟ ਪਾਉਂਦਾ ਹੈ।
ਸਨੇਹਾਨਾ (ਓਲੇਸ਼ਨ ਥੈਰੇਪੀ): ਅਭਯੰਗ (ਬਾਹਰੀ) ਕਠੋਰਤਾ ਅਤੇ ਕੰਬਣੀ ਨੂੰ ਘਟਾਉਣ ਅਤੇ ਲਚਕਤਾ ਵਧਾਉਣ ਲਈ ਵਾਤ-ਸ਼ਾਂਤ ਕਰਨ ਵਾਲੇ ਤੇਲਾਂ ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ।
ਸਨੇਹਾਪਨਾ (ਦਵਾਈ ਵਾਲੇ ਘਿਓ ਦਾ ਅੰਦਰੂਨੀ ਪ੍ਰਸ਼ਾਸਨ): ਇਹ ਥੈਰੇਪੀ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ ਨੂੰ ਪੋਸ਼ਣ ਦਿੰਦੀ ਹੈ ਅਤੇ ਦਿਮਾਗ ਦੇ ਕੰਮ ਨੂੰ ਸਮਰਥਨ ਦਿੰਦੀ ਹੈ। ਇਸ ਤੋਂ ਇਲਾਵਾ, ਇਹ ਮਲ ਨੂੰ ਤਰਲ ਬਣਾਉਂਦਾ ਹੈ ਅਤੇ ਕਬਜ਼ ਤੋਂ ਰਾਹਤ ਦਿੰਦਾ ਹੈ।
ਸਵੀਡਨਾਨਾ (ਸਟੀਮ ਥੈਰੇਪੀ): ਮਾਸਪੇਸ਼ੀਆਂ ਨੂੰ ਆਰਾਮ ਦੇਣ, ਕਠੋਰਤਾ ਘਟਾਉਣ ਅਤੇ ਮੁੱਢਲੀਆਂ ਪ੍ਰਕਿਰਿਆਵਾਂ ਲਈ ਟਿਸ਼ੂਆਂ ਨੂੰ ਤਿਆਰ ਕਰਨ ਲਈ ਹਰਬਲ ਭਾਫ਼ ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ।
ਵਸਤੀ (ਏਨੀਮਾ): ਅੰਤੜੀਆਂ ਵਾਤ ਦਾ ਮੁੱਖ ਸਥਾਨ ਹੈ। ਇਸ ਲਈ, ਵਸਤੀ ਥੈਰੇਪੀ ਕੰਪਾਵਤ ਦੇ ਪ੍ਰਬੰਧਨ ਅਤੇ ਅੰਤੜੀਆਂ-ਦਿਮਾਗ ਦੇ ਧੁਰੇ ਦੇ ਨਪੁੰਸਕਤਾ ਨੂੰ ਹੱਲ ਕਰਨ ਵਿੱਚ ਮੁੱਖ ਪੰਚਕਰਮ ਬਣ ਜਾਂਦੀ ਹੈ, ਜੋ ਬਿਮਾਰੀ ਦੇ ਵਿਕਾਸ ਨੂੰ ਪ੍ਰਭਾਵਤ ਕਰਦੀ ਹੈ। ਇਹ ਅੰਤੜੀਆਂ ਨੂੰ ਸਹੀ ਢੰਗ ਨਾਲ ਖਾਲੀ ਕਰਨ ਵਿੱਚ ਵੀ ਮਦਦ ਕਰਦੀ ਹੈ ਅਤੇ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ ਦੇ ਨਾਲ ਹੋਣ ਵਾਲੀ ਕਬਜ਼ ਤੋਂ ਰਾਹਤ ਦਿੰਦੀ ਹੈ। ਇਹ ਮਰੀਜ਼ ਦੀ ਸਥਿਤੀ 'ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ ਅਤੇ 8, 14, ਜਾਂ 21 ਦਿਨਾਂ ਲਈ ਵਿਕਲਪਿਕ ਕ੍ਰਮ ਵਜੋਂ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ।
ਅਨੁਵਾਸਨ ਵਸਤੀ (ਤੇਲ-ਅਧਾਰਤ): ਨਾੜੀਆਂ ਨੂੰ ਪੋਸ਼ਣ ਦੇਣ ਲਈ ਤਿਲ ਜਾਂ ਦਵਾਈ ਵਾਲਾ ਤੇਲ ਥੋੜ੍ਹੀ ਮਾਤਰਾ ਵਿੱਚ ਜੜੀ-ਬੂਟੀਆਂ ਦੇ ਕਾੜ੍ਹੇ ਦੇ ਨਾਲ ਲਗਾਇਆ ਜਾਂਦਾ ਹੈ।
ਨਿਰੂਹਾ ਵਸਤੀ (ਡੀਕੋਸ਼ਨ-ਆਧਾਰਿਤ): ਵਾਤ ਨੂੰ ਡੀਟੌਕਸੀਫਾਈ ਕਰਨ ਅਤੇ ਸੰਤੁਲਿਤ ਕਰਨ ਲਈ, ਜੜੀ-ਬੂਟੀਆਂ ਦੇ ਕਾੜ੍ਹੇ, ਸ਼ਹਿਦ, ਨਮਕ, ਜੜੀ-ਬੂਟੀਆਂ ਦਾ ਪੇਸਟ, ਅਤੇ ਥੋੜ੍ਹਾ ਜਿਹਾ ਤੇਲ ਦਾ ਸੁਮੇਲ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ।
ਨਾਸਿਆ (ਨੱਕ ਰਾਹੀਂ ਸਾਹ ਲੈਣਾ): ਪ੍ਰੀ-ਮੋਟਰ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ (ਬ੍ਰੇਕ ਦੀ ਸਟੇਜਿੰਗ) ਵਿੱਚ, ਲੇਵੀ ਸਰੀਰ ਦਾ ਡੀਜਨਰੇਸ਼ਨ ਓਲਫੈਕਟਰੀ ਲੋਬ ਵਿੱਚ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ; ਇਸ ਲਈ, ਨੱਕ ਰਾਹੀਂ ਇਲਾਜ ਦਿਮਾਗ ਤੱਕ ਪਹੁੰਚ ਪ੍ਰਦਾਨ ਕਰਦਾ ਹੈ। ਨੱਕ ਰਾਹੀਂ ਦਿੱਤੇ ਜਾਣ ਵਾਲੇ ਦਵਾਈ ਵਾਲੇ ਤੇਲ ਦਿਮਾਗ ਨੂੰ ਬੋਧਾਤਮਕ ਵਾਧਾ ਅਤੇ ਮੋਟਰ ਲੱਛਣਾਂ ਤੋਂ ਰਾਹਤ ਲਈ ਨਿਊਰੋਪ੍ਰੋਟੈਕਟਿਵ ਜੜ੍ਹੀਆਂ ਬੂਟੀਆਂ ਦਾ ਯੋਗਦਾਨ ਪਾਉਂਦੇ ਹਨ।
ਵੀਰੇਚਨ (ਪਵਿੱਤਰ): ਇਹ ਸਰੀਰ ਵਿੱਚੋਂ ਜ਼ਹਿਰੀਲੇ ਕਾਰਕਾਂ ਨੂੰ ਹਟਾਏਗਾ, ਵਾਤ ਦੋਸ਼ ਨੂੰ ਸੰਤੁਲਿਤ ਕਰੇਗਾ, ਅਤੇ ਤੰਤੂ ਵਿਗਿਆਨ ਦੇ ਕੰਮਕਾਜ ਵਿੱਚ ਸੁਧਾਰ ਕਰੇਗਾ। ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਦੀ ਸ਼ੁਰੂਆਤੀ ਸ਼ੁਰੂਆਤ ਅਤੇ ਮੱਧ-ਉਮਰ ਦੇ ਮਰੀਜ਼ਾਂ ਲਈ ਸਭ ਤੋਂ ਢੁਕਵਾਂ, ਇਹ ਇਲਾਜ 60 ਸਾਲ ਤੋਂ ਵੱਧ ਉਮਰ ਦੇ ਅਤੇ ਸਹਿ-ਰੋਗ ਵਾਲੇ ਲੋਕਾਂ ਲਈ ਸਿਫਾਰਸ਼ ਨਹੀਂ ਕੀਤਾ ਜਾਂਦਾ ਹੈ।
ਸ਼ਿਰੋਧਰਾ (ਮੱਥੇ ਉੱਤੇ ਤੇਲ ਜਾਂ ਕਾੜ੍ਹਾ ਵਗਣਾ): ਇਹ ਮਾਨਸਿਕ ਅਤੇ ਬੋਧਾਤਮਕ ਤੰਦਰੁਸਤੀ ਵਿੱਚ ਸੁਧਾਰ ਲਿਆਉਣ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ, ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਨਾਲ ਚਿੰਤਾ, ਡਿਪਰੈਸ਼ਨ ਅਤੇ ਭਰਮ ਦੇ ਲੱਛਣਾਂ ਨੂੰ ਘਟਾਉਂਦਾ ਹੈ।
ਮੇਧਿਆ ਰਸਾਇਣ (ਦਿਮਾਗੀ ਟੌਨਿਕ): ਇਹ ਦਵਾਈਆਂ ਯਾਦਦਾਸ਼ਤ ਨੂੰ ਤੇਜ਼ ਕਰਨ, ਬੋਧਾਤਮਕ ਕਾਰਜਾਂ ਦਾ ਸਮਰਥਨ ਕਰਨ, ਤਣਾਅ ਘਟਾਉਣ, ਨਿਊਰੋਨਲ ਸਿਹਤ ਨੂੰ ਬਿਹਤਰ ਬਣਾਉਣ ਅਤੇ ਨਿਊਰੋਪ੍ਰੋਟੈਕਸ਼ਨ ਨਾਲ ਸਿਹਤਮੰਦ ਮਾਨਸਿਕ ਸਪੱਸ਼ਟਤਾ ਨੂੰ ਯਕੀਨੀ ਬਣਾਉਣ ਵਿੱਚ ਮਦਦ ਕਰਦੀਆਂ ਹਨ।
ਸਾਵਧਾਨ: ਕਪੀਕਾਚੂ (ਮੁਕੂਨਾ ਪ੍ਰੂਰੀਅਨਜ਼), ਇੱਕ ਮਸ਼ਹੂਰ ਪਰੰਪਰਾਗਤ ਆਯੁਰਵੇਦ ਜੜੀ-ਬੂਟੀ, ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਦੇ ਮੁਕਾਬਲੇ ਬਹੁਤ ਸਾਰੇ ਸੰਭਾਵੀ ਇਲਾਜ ਸੰਬੰਧੀ ਫਾਇਦੇ ਰੱਖਦੀ ਹੈ; ਹਾਲਾਂਕਿ, ਇਸਦੀ ਵਰਤੋਂ ਇਸਦੇ ਬਹੁਤ ਸ਼ਕਤੀਸ਼ਾਲੀ ਬਾਇਓਐਕਟਿਵ ਮਿਸ਼ਰਣਾਂ, ਖਾਸ ਤੌਰ 'ਤੇ ਲੇਵੋਡੋਪਾ (ਐਲ-ਡੋਪਾ) ਦੇ ਕਾਰਨ ਸੀਮਾਵਾਂ ਦੇ ਅੰਦਰ ਕੀਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ। ਜ਼ਿਆਦਾ ਸੇਵਨ ਨਾਲ ਨਿਊਰੋਲੋਜੀਕਲ, ਕਾਰਡੀਓਵੈਸਕੁਲਰ ਅਤੇ ਗੈਸਟਰੋਇੰਟੇਸਟਾਈਨਲ ਸਮੱਸਿਆਵਾਂ ਹੋ ਸਕਦੀਆਂ ਹਨ; ਇਸ ਲਈ, ਜੜੀ-ਬੂਟੀਆਂ ਦੀ ਦਵਾਈ ਆਪਣੇ ਆਪ ਨਹੀਂ ਲੈਣੀ ਚਾਹੀਦੀ। ਗਰਭ ਅਵਸਥਾ ਅਤੇ ਦੁੱਧ ਚੁੰਘਾਉਣ ਵਿੱਚ ਵਰਤੋਂ ਤੋਂ ਵੀ ਪਰਹੇਜ਼ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ ਜਦੋਂ ਤੱਕ ਕਿ ਇਹ ਤਜਵੀਜ਼ ਨਾ ਕੀਤੀ ਜਾਵੇ।
ਵਾਤ ਨੂੰ ਵਧਾਉਣ ਤੋਂ ਬਚਣ ਲਈ ਹਲਕਾ, ਗਰਮ ਭੋਜਨ ਖਾਓ, ਅਤੇ ਖਾਣੇ ਦਾ ਨਿਯਮਤ ਸਮਾਂ ਰੱਖੋ।
ਜੀਰਾ, ਮਿਰਚ ਅਤੇ ਅਦਰਕ ਪਾਚਨ ਕਿਰਿਆ ਨੂੰ ਸੁਧਾਰਨ ਅਤੇ ਨਸਾਂ ਦੇ ਨੁਕਸਾਨ ਨੂੰ ਘਟਾਉਣ ਵਿੱਚ ਚੰਗੇ ਹਨ।
ਜੀਵਨਸ਼ੈਲੀ ਵਿੱਚ ਤਬਦੀਲੀਆਂ
ਨਿਯਮਤ ਨੀਂਦ ਦਾ ਪੈਟਰਨ ਸਥਾਪਤ ਕਰਨ ਅਤੇ ਕੋਮਲ ਕਸਰਤ, ਪ੍ਰਾਣਾਯਾਮ ਅਤੇ ਯੋਗਾਸਨ ਨੂੰ ਸ਼ਾਮਲ ਕਰਨ ਨਾਲ ਗਤੀਸ਼ੀਲਤਾ ਅਤੇ ਨਸਾਂ ਦੀ ਸਥਿਰਤਾ ਵਿੱਚ ਸੁਧਾਰ ਹੋ ਸਕਦਾ ਹੈ।
ਆਯੁਰਵੇਦ ਪਾਰਕਿੰਸਨ'ਸ ਰੋਗ ਵਾਲੇ ਵਿਅਕਤੀ ਵਿੱਚ ਲੱਛਣਾਂ ਦੇ ਪੂਰੇ ਸਪੈਕਟ੍ਰਮ ਦਾ ਪ੍ਰਬੰਧਨ ਕਰਦਾ ਹੈ ਜਦੋਂ ਕਿ ਲੇਵੋਡੋਪਾ ਦੇ ਪ੍ਰਭਾਵਾਂ ਨੂੰ ਵੱਧ ਤੋਂ ਵੱਧ ਕਰਦਾ ਹੈ। ਇਹ ਕਈ ਤਰ੍ਹਾਂ ਦੇ ਇਲਾਜਾਂ ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ, ਜਿਸ ਵਿੱਚ ਕੰਪਾਵਤ ਆਯੁਰਵੈਦਿਕ ਇਲਾਜ, ਪੰਚਕਰਮ, ਜੜੀ-ਬੂਟੀਆਂ ਦੀਆਂ ਤਿਆਰੀਆਂ, ਖੁਰਾਕ ਵਿੱਚ ਬਦਲਾਅ, ਅਤੇ ਜੀਵਨ ਸ਼ੈਲੀ ਵਿੱਚ ਬਦਲਾਅ ਸ਼ਾਮਲ ਹਨ, ਜਿਨ੍ਹਾਂ ਦਾ ਉਦੇਸ਼ ਲੱਛਣਾਂ ਨੂੰ ਦੂਰ ਕਰਨਾ ਅਤੇ ਜੀਵਨ ਦੀ ਗੁਣਵੱਤਾ ਵਿੱਚ ਸੁਧਾਰ ਕਰਨਾ ਹੈ। ਇਹਨਾਂ ਇਲਾਜਾਂ ਲਈ ਇੱਕ ਯੋਗ ਆਯੁਰਵੇਦ ਪ੍ਰੈਕਟੀਸ਼ਨਰ ਦੀ ਨਿਗਰਾਨੀ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ ਅਤੇ ਮਰੀਜ਼ ਦੀਆਂ ਤਰਜੀਹਾਂ ਨੂੰ ਪਰਿਭਾਸ਼ਿਤ ਕਰਨ ਲਈ ਵਿਅਕਤੀਗਤ ਬਣਾਇਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ।
ਆਯੁਰਵੈਦ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਇਲਾਜ ਅਤੇ ਟਿਕਾਊ ਰਿਕਵਰੀ ਨੂੰ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਇੱਕ ਢਾਂਚਾਗਤ, ਪ੍ਰੋਟੋਕੋਲ-ਅਧਾਰਿਤ ਪਹੁੰਚ ਦੀ ਪਾਲਣਾ ਕਰਦਾ ਹੈ।
ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਇਲਾਜ ਨੂੰ ਯਕੀਨੀ ਬਣਾਉਣ ਅਤੇ ਪ੍ਰਗਤੀ ਨੂੰ ਟਰੈਕ ਕਰਨ ਲਈ, ਬੇਸਲਾਈਨ ਮੁੱਲਾਂ ਨੂੰ ਇਹਨਾਂ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਲਿਆ ਜਾਂਦਾ ਹੈ:
ਬਿਮਾਰੀ ਦੇ ਮਿਆਰੀ ਪੈਮਾਨੇ: ਅੰਤਰਰਾਸ਼ਟਰੀ ਸਕੇਲ ਜਿਵੇਂ ਕਿ UPDRS (ਯੂਨੀਫਾਈਡ ਪਾਰਕਿੰਸਨ'ਸ ਡਿਜ਼ੀਜ਼ ਰੇਟਿੰਗ ਸਕੇਲ) ਅਤੇ MDS-UPDRS (ਮੂਵਮੈਂਟ ਡਿਸਆਰਡਰ ਸੋਸਾਇਟੀ-ਯੂਨੀਫਾਈਡ ਪਾਰਕਿੰਸਨ'ਸ ਡਿਜ਼ੀਜ਼ ਰੇਟਿੰਗ ਸਕੇਲ) ਮੋਟਰ ਅਤੇ ਗੈਰ-ਮੋਟਰ ਲੱਛਣਾਂ ਅਤੇ ਰੋਜ਼ਾਨਾ ਜੀਵਨ ਦੀਆਂ ਗਤੀਵਿਧੀਆਂ ਦਾ ਮੁਲਾਂਕਣ ਕਰਦੇ ਹਨ।
ਬਾਇਓਮਾਰਕਰ ਅਤੇ ਇਮੇਜਿੰਗ ਤਕਨੀਕਾਂ: ਤਰੱਕੀ ਅਤੇ ਸੁਧਾਰਾਂ ਦਾ ਮੁਲਾਂਕਣ ਕਰਨ ਲਈ।
ਮਰੀਜ਼-ਰਿਪੋਰਟ ਕੀਤੇ ਨਤੀਜੇ: ਪਾਰਦਰਸ਼ਤਾ ਬਣਾਈ ਰੱਖਦੇ ਹੋਏ ਅਤੇ ਪੱਖਪਾਤ ਤੋਂ ਬਚਦੇ ਹੋਏ ਸੁਧਾਰ ਨੂੰ ਟਰੈਕ ਕਰਨਾ।

ਕੇਸ 1: 66 ਸਾਲ ਦੀ ਉਮਰ ਦੀ ਇੱਕ ਬਜ਼ੁਰਗ ਔਰਤ ਮਰੀਜ਼ ਦਾ ਮਾਮਲਾ ਜਿਸਨੂੰ ਸਰਵਾਈਕਲ ਸਪੋਂਡਾਈਲੋਸਿਸ ਸੀ ਅਤੇ ਅੱਠ ਸਾਲ ਪਹਿਲਾਂ ਪਾਰਕਿੰਸਨ'ਸ ਬਿਮਾਰੀ ਦੀ ਇਡੀਓਪੈਥਿਕ ਕਿਸਮ ਦਾ ਪਤਾ ਲੱਗਿਆ ਸੀ।
ਕੇਸ ਸੰਖੇਪ: ਮੌਜੂਦਾ ਸ਼ਿਕਾਇਤ ਸੱਜੇ ਪਾਸੇ ਵਾਲੇ ਪ੍ਰਮੁੱਖਤਾ ਦੇ ਨਾਲ ਦੁਵੱਲੇ ਕੰਬਣ, ਗਰਦਨ ਅਤੇ ਪਿੱਠ ਵਿੱਚ ਦਰਦ, ਅੰਗਾਂ ਵਿੱਚ ਰੇਡੀਏਸ਼ਨ, ਕਾਫ਼ੀ ਭਾਰ ਘਟਣਾ, ਅਤੇ ਸਥਿਤੀ ਵਿੱਚ ਚੱਕਰ ਆਉਣਾ ਪਾਇਆ ਗਿਆ। ਮੁਲਾਂਕਣ ਦੇ ਸਮੇਂ, ਰੋਜ਼ਾਨਾ ਜੀਵਨ ਦੀ ਗਤੀਸ਼ੀਲਤਾ ਅਤੇ ਗਤੀਵਿਧੀਆਂ ਮੱਧਮ ਪ੍ਰਭਾਵਿਤ ਅਤੇ ਕਾਫ਼ੀ ਕਮਜ਼ੋਰ ਪਾਈਆਂ ਗਈਆਂ, ਮਿਆਰੀ ਮਾਪਦੰਡਾਂ ਵਿੱਚ ਸਕੋਰ (UPDRS (ਯੂਨੀਫਾਈਡ ਪਾਰਕਿੰਸਨ'ਸ ਡਿਜ਼ੀਜ਼ ਰੇਟਿੰਗ ਸਕੇਲ): 40.7% ਅਪੰਗਤਾ; ਡਾਇਨਾਮਿਕ ਗੇਟ ਇੰਡੈਕਸ: 12/24) ਦੇ ਨਾਲ। ਵਿਸ਼ਿਆਂ ਦੁਆਰਾ ਅਭਯੰਗ, ਨਾਸਿਆ ਅਤੇ ਸ਼ਿਰੋਧਰਾ ਵਰਗੀਆਂ ਕਈ ਥੈਰੇਪੀਆਂ ਦੀ ਵਰਤੋਂ ਕਰਦੇ ਹੋਏ, ਆਯੁਰਵੈਦਿਕ ਇਲਾਜ ਦੇ 15 ਦਿਨਾਂ ਦੇ ਤੀਬਰ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਮਹੱਤਵਪੂਰਨ ਸੁਧਾਰ ਦੇਖਿਆ ਗਿਆ। ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਦੇ ਮੁਲਾਂਕਣਾਂ ਨੇ UPDRS (40.7% ਤੋਂ 21.6% ਤੱਕ) ਅਤੇ ਡਾਇਨਾਮਿਕ ਗੇਟ ਇੰਡੈਕਸ (12/24 ਤੋਂ 20/24 ਤੱਕ) ਵਿੱਚ ਸੁਧਾਰ ਦਿਖਾਇਆ, ਨਾਲ ਹੀ ਚਾਲ, ਕੰਬਣੀ, ਮਾਸਪੇਸ਼ੀਆਂ ਦੀ ਤਾਕਤ ਅਤੇ ਨੀਂਦ ਦੀ ਗੁਣਵੱਤਾ ਵਿੱਚ ਮਹੱਤਵਪੂਰਨ ਸੁਧਾਰ ਵੀ ਕੀਤੇ ਗਏ। ਮਰੀਜ਼ ਨੂੰ ਖੁਰਾਕ ਸੰਬੰਧੀ ਸਿਫ਼ਾਰਸ਼ਾਂ, ਜੀਵਨ ਸ਼ੈਲੀ ਵਿੱਚ ਬਦਲਾਅ, ਅਤੇ ਰੱਖ-ਰਖਾਅ ਦੀਆਂ ਦਵਾਈਆਂ ਦਿੱਤੀਆਂ ਗਈਆਂ ਤਾਂ ਜੋ ਸੁਧਾਰਾਂ ਨੂੰ ਕਾਇਮ ਰੱਖਿਆ ਜਾ ਸਕੇ।
ਕੇਸ 2: 74 ਸਾਲਾ ਪੁਰਸ਼ ਮਰੀਜ਼ ਛੇ ਸਾਲਾਂ ਤੋਂ ਪਾਰਕਿੰਸਨਿਜ਼ਮ ਤੋਂ ਪੀੜਤ ਸੀ।
ਕੇਸ ਸੰਖੇਪ: ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਕਿ ਮਰੀਜ਼ ਨੂੰ ਛੇ ਸਾਲਾਂ ਤੋਂ ਤੁਰਨ ਵਿੱਚ ਮੁਸ਼ਕਲ, ਗਤੀਵਿਧੀਆਂ ਵਿੱਚ ਸੁਸਤੀ, ਹੱਥਾਂ ਅਤੇ ਲੱਤਾਂ ਵਿੱਚ ਕੰਬਣੀ ਅਤੇ ਕਠੋਰਤਾ ਸੀ। ਮਰੀਜ਼ ਨੂੰ ਹੋਰ ਲੱਛਣਾਂ ਤੋਂ ਇਲਾਵਾ 1.5 ਸਾਲਾਂ ਤੋਂ ਭਰਮ ਵੀ ਰਿਹਾ ਹੈ, ਨਿਗਲਣ ਵਿੱਚ ਮੁਸ਼ਕਲ ਵਧੀ ਹੈ, ਅਤੇ ਪਿਛਲੇ ਕੁਝ ਹਫ਼ਤਿਆਂ ਵਿੱਚ ਭੁੱਖ ਘੱਟ ਲੱਗਣਾ, ਘੱਟ ਊਰਜਾ ਅਤੇ ਕਬਜ਼ ਦੀ ਰਿਪੋਰਟ ਕੀਤੀ ਗਈ ਹੈ। ਸ਼ੁਰੂਆਤੀ ਤੰਤੂ ਵਿਗਿਆਨਕ ਮੁਲਾਂਕਣ ਵਿੱਚ ਸਿਰਫ ਹਲਕੇ ਡਿਸਆਰਥਰੀਆ, ਥੋੜ੍ਹੇ ਸਮੇਂ ਦੀ ਯਾਦਦਾਸ਼ਤ ਦਾ ਨੁਕਸਾਨ, ਹੌਲੀ ਬੋਲਣਾ, ਕੰਬਣ ਕਾਰਨ ਉਂਗਲੀ ਤੋਂ ਨੱਕ ਤੱਕ ਕਮਜ਼ੋਰੀ, ਅਤੇ ਉੱਪਰਲੇ ਅੰਗ ਵਿੱਚ ਆਰਾਮ ਕਰਨ ਵਾਲੇ ਕੰਬਣ ਦਿਖਾਈ ਦਿੱਤੇ। ਰੇਡੀਓਲੋਜੀਕਲ ਐਮਆਰਆਈ ਵਿੱਚ ਦਿਮਾਗੀ ਐਟ੍ਰੋਫੀ ਅਤੇ ਪੁਰਾਣੀਆਂ ਛੋਟੀਆਂ ਨਾੜੀਆਂ ਦੇ ਇਸਕੇਮਿਕ ਬਦਲਾਅ ਦੇ ਨਾਲ-ਨਾਲ ਪੁਰਾਣੀਆਂ ਮਲਟੀ-ਲੈਕੂਨਰ ਇਨਫਾਰਕਟਸ ਦਿਖਾਈਆਂ ਗਈਆਂ। ਮਰੀਜ਼ ਦਾਖਲੇ 'ਤੇ ਵ੍ਹੀਲਚੇਅਰ 'ਤੇ ਨਿਰਭਰ ਸੀ। ਮਰੀਜ਼ ਦਾ 21 ਦਿਨਾਂ ਲਈ ਤੀਬਰ ਆਯੁਰਵੇਦ ਥੈਰੇਪੀਆਂ ਅਤੇ ਦਵਾਈਆਂ ਨਾਲ ਇਲਾਜ ਕੀਤਾ ਗਿਆ। ਨਾਸਿਆ, ਸ਼ਿਰੋ ਲੇਪਾ, ਸਰਵਾਂਗਾ ਪਥਰਾਪਿੰਡਾ ਸਵੇਦਾ, ਮਾਤਰਵਸਤੀ, ਸ਼ਿਰੋਧਰਾ, ਸਰਵਾਂਗਾ ਕਾਇਆਸੇਕਾ, ਅਤੇ ਸਰਵਾਂਗਾ ਸ਼ਸ਼ਟਿਕਾ ਸ਼ਾਲੀ ਪਿੰਡਾ ਸਵੇਦਾ ਵਰਗੀਆਂ ਥੈਰੇਪੀਆਂ, ਮੌਖਿਕ ਦਵਾਈਆਂ ਦੇ ਨਾਲ ਦਿੱਤੀਆਂ ਗਈਆਂ।

ਜਿਵੇਂ ਕਿ ਅਸੀਂ ਆਪਣੀਆਂ ਸੇਵਾਵਾਂ ਨੂੰ ਬਿਹਤਰ ਬਣਾਉਣ ਲਈ ਸਖ਼ਤ ਮਿਹਨਤ ਕਰਦੇ ਹਾਂ, ਤੁਹਾਡਾ ਫੀਡਬੈਕ ਸਾਡੇ ਲਈ ਮਹੱਤਵਪੂਰਨ ਹੈ। ਕਿਰਪਾ ਕਰਕੇ ਤੁਹਾਨੂੰ ਬਿਹਤਰ ਸੇਵਾ ਦੇਣ ਵਿੱਚ ਸਾਡੀ ਮਦਦ ਕਰਨ ਲਈ ਕੁਝ ਸਮਾਂ ਕੱਢੋ।
ਇਸ ਬਲੌਗ ਵਿੱਚ ਦਿੱਤੀ ਗਈ ਜਾਣਕਾਰੀ ਸਿਰਫ਼ ਆਮ ਜਾਣਕਾਰੀ ਦੇ ਉਦੇਸ਼ਾਂ ਲਈ ਹੈ ਅਤੇ ਇਹ ਪੇਸ਼ੇਵਰ ਡਾਕਟਰੀ ਸਲਾਹ, ਨਿਦਾਨ, ਜਾਂ ਇਲਾਜ ਦੇ ਬਦਲ ਵਜੋਂ ਨਹੀਂ ਹੈ। ਕਿਸੇ ਡਾਕਟਰੀ ਸਥਿਤੀ ਜਾਂ ਇਲਾਜ ਸੰਬੰਧੀ ਤੁਹਾਡੇ ਕਿਸੇ ਵੀ ਪ੍ਰਸ਼ਨ ਲਈ ਹਮੇਸ਼ਾਂ ਆਪਣੇ ਡਾਕਟਰ, ਆਯੁਰਵੈਦਿਕ ਪ੍ਰੈਕਟੀਸ਼ਨਰ, ਜਾਂ ਹੋਰ ਯੋਗ ਸਿਹਤ ਸੰਭਾਲ ਪ੍ਰਦਾਤਾ ਦੀ ਸਲਾਹ ਲਓ।
ਨਵੀਨਤਮ ਸਿਹਤ ਸੁਝਾਵਾਂ, ਸੇਵਾਵਾਂ ਬਾਰੇ ਅੱਪਡੇਟ, ਮਰੀਜ਼ਾਂ ਦੀਆਂ ਕਹਾਣੀਆਂ ਅਤੇ ਭਾਈਚਾਰਕ ਸਮਾਗਮਾਂ ਲਈ ਸਾਡੇ ਹਸਪਤਾਲ ਦੇ ਨਿਊਜ਼ਲੈਟਰ ਦੀ ਗਾਹਕੀ ਲਓ। ਅੱਜ ਹੀ ਸਾਈਨ ਅੱਪ ਕਰੋ ਅਤੇ ਸੂਚਿਤ ਰਹੋ!





ਪ੍ਰਸਿੱਧ ਖੋਜਾਂ: ਬਿਮਾਰੀਆਂਇਲਾਜਡਾਕਟਰਹਸਪਤਾਲਪੂਰੇ ਵਿਅਕਤੀ ਦੀ ਦੇਖਭਾਲਮਰੀਜ਼ ਨੂੰ ਰੈਫਰ ਕਰੋਬੀਮਾ

ਓਪਰੇਸ਼ਨ ਦੇ ਘੰਟੇ:
ਸਵੇਰੇ 8 ਵਜੇ - ਰਾਤ 8 ਵਜੇ (ਸੋਮ-ਸ਼ਨੀਵਾਰ)
ਸਵੇਰੇ 8 ਵਜੇ - ਸ਼ਾਮ 5 ਵਜੇ (ਐਤਵਾਰ)